[visa/dölj sammanfattning]
INLEDNING
Luftvägshinder räknas till de mest tidskritiska tillstånden inom akutsjukvården. Patienter med ofri luftväg riskerar att snabbt försämras och hamna i ett andningsstillestånd följt av ett hypoxiskt hjärtstopp. Min upplevelse är emellertid att svåra luftvägsproblem är relativt ovanliga i förhållande till andra typer av larm. Men underexponering innebär också mindre erfarenhet vilket kan öka osäkerheten. Desto viktigare är det därför att både träna luftvägshantering och öka kännedom om typiska symptom och fynd på hotad luftväg för att snabbt identifiera dessa patienter (tabell 1 [1]).
På sjukhuset jag arbetar tillkallas anestesiolog och öron-näsa-hals-läkare till akutrummet vid larm om hotad luftväg, eftersom de ofta har större erfarenhet av hantering respektive undersökning av övre luftvägar. Men eftersom det kan dröja innan de anländer – och på vissa sjukhus finns dem inte – bör alla läkare som arbetar inom akutsjukvård kunna hantera luftvägar.
Situationer med luftvägshinder kan uppstå plötsligt och helt oväntat – till exempel i triage, eller som en oväntad försämring. Om det däremot finns tid för förberedelse, använd tiden till att kontrollera utrustningen som kan tänkas behövas. Luftvägsredskap, sug, syrgaskälla, syrgasmasker samt en ansiktsmask med kopplad Rubens blåsa bör finnas nära till hands. Informera larmteamet om vad det är för patient och vilka problem som kan bli aktuella. Vid rapport om illavarslande status kan utrustning för avancerad luftväg dukas fram eftersom det både ökar säkerheten och påskyndar ingreppet om en situation uppstår där dessa åtgärder blir nödvändiga.
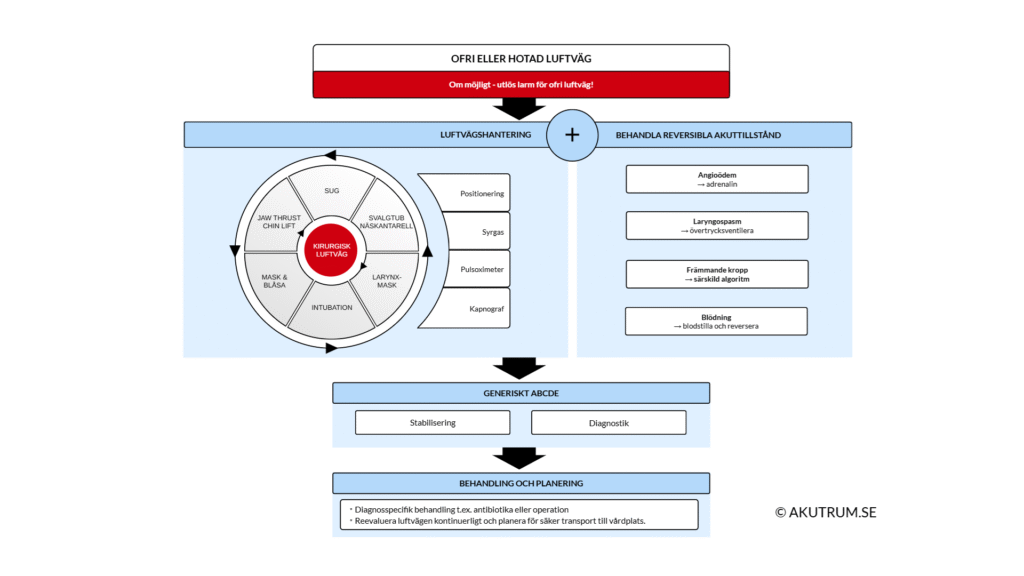
Med det här avsnittet vill jag mer ingående beskriva hur en hotad luftväg kan hanteras på akutrummet. Det utgår helt från modellen för initialt omhändertagande enligt ABCDE, men med tillägg av egna synpunkter och erfarenheter. Omhändertagandet illustreras och sammanfattas i figur 1.
LUFTVÄGSHANTERING
Vid hantering av luftväg finns flera olika redskap och metoder att använda sig av. Oavsett metod bör positionering hela tiden optimeras och syrgas ges i möjligaste mån, tills det att situationen är helt under kontroll. Genom att kontinuerligt behandla med syrgas under tiden patienten befinner sig på akutrummet sker en form av preoxygenering vilket ger värdefull tid i händelse av att patienten försämras på nytt. Monitorera patienten kontinuerligt med pulsoximeter och kapnograf. Den stora fördelen med kapnograf är att den registrerar vartenda andetag och ger därför momentan information om hur patienten ventilerar sig. Kapnografen kan därmed tidigt identifiera andningssvikt, till skillnad från pulsoximetern som ofta visar bevarad saturation ett litet tag efter att andningen sviktar.
Vad gäller själva luftvägshanteringen, beror valet av metod på patient, allvarlighetsgrad och orsak. Välj den metod med högst sannolikhet att fria luftvägen, med minsta möjliga invasivitet. Tidigare tillämpades luftvägsåtgärder i en trappmodell, där behandlingen inleddes med minsta möjliga invasiva metod och trappades upp vid behov. Luftvägstrappan har ersatts av en cirkulär modell eftersom tid inte ska slösas på åtgärder som är uppenbart otillräckliga. Behandlingseffekt av luftvägsåtgärder utvärderas omedelbart, och vid intolerans eller terapisvikt ska annan metod eller redskap tillämpas.
Nedan följer en sammanfattande beskrivning av olika luftvägsåtgärder [2-3]. Mer detaljerade beskrivningar kan nås via sektionen Praktiska färdigheter.
- Sug och främmande kropp
- Manuella luftvägsmanövrar
- Faryngeala luftvägsredskap
- Larynxmask
- Intubation
- Koniotomi
Sug rent luftvägen från slem, blod eller pus som annars kommer fortsätta obstruera luftvägen under omhändertagandet. Upprepa vid behov. Avlägsna lösa föremål i munhålan som enkelt kan nås med t.ex. Magills tång. Vid misstanke om främmande kropp som orsakar ett luftvägshinder, följ särskild algoritm (se Checklista: Främmande kropp).
Medvetandesänkta patienter tappar muskeltonus i kroppen, varpå tungan faller bak i svalget och obstruerar luftvägen. Med hjälp av manuella luftvägsmanövrar – det vill säga chin lift och jaw thrust – förskjuts käke och tunga framåt så att luftvägen öppnas. Handhavandet är noninvasivt, nära till hands och relativt tekniskt enkelt varför manuella manövrar ofta tillämpas som en första åtgärd på den medvetssänkta patienten. Eftersom eventuell behandlingeffekt ses omedelbart ger det information om luftvägens integritet och hur den kan hanteras fortsättningsvis.
Faryngeala luftvägsredskap kan, likt manuella manövrar, användas vid sänkt medvetande med tonusförlust där tungan blockerar luftvägen. På somliga patienter är det dock svårt att ordentligt greppa och manipulera käken, och i dessa fall kan faryngeala luftvägsredskap användas istället. Dessutom frigörs vårdpersonal från att manuellt hålla luftvägen, som då kan bistå på annat håll.
Orofaryngeala luftvägar (svalgtub) används även med fördel vid ventilering med ansiktsmask och Rubens blåsa. Nasofaryngeala luftvägar (näskantarell) är å andra sidan mindre påfrestande och kan användas på lätt medvetandesänkta patienter med bevarad kräkreflex.
Larynxmask är ett supraglottisk luftvägsverktyg som skapar fri luftvägspassage mellan glottis och en yttre ventilationskälla. Masken hindrar till viss del oönskad passage ner i luftvägarna, men skyddet kan inte likställas med en kuff varför larynxmasken inte kan betraktas som en definitiv luftväg. Anvädning av larynxmask förutsätter att patienten är medvetslös och inte har någon kräkreflex, och är indicerat…
Genom endotrakeal intubation etableras en definitiv luftväg, det vill säga ett fritt luftflöde mellan ventilationskälla och nedre luftvägar med samtidigt skydd mot aspiration i och med en uppblåst kuff i den nedre delen av tuben. Tuben kopplas direkt till ventilationskälla och påverkas således inte av yttre faktorer så som ansiktsdeformation eller skägg. Nackdelen gentemot larynxmask är att intubation är svårare och bör därför utföras av personal som är välbekanta med proceduren.
Koniotomi utförs på vitalindikation när patienten varken kan ventileras eller intuberas. Vid misslyckad intubation kan man överväga att applicera en larynxmask tillfälligt – medan utrustning för koniotomi förbereds – eftersom larynxmasken kan sättas blint och ibland stabilisera luftvägen.
DEN SVÅRA LUFTVÄGEN
”Det här kommer bli en svår luftväg”. Om du själv tänker tanken eller hör någon säga det – betrakta det som en signal att förbereda teamet för kirurgisk luftväg. Duka fram utrustning och signalera larmteamet om att ingreppet kan bli aktuellt. Eftersom kirurgisk luftväg är en ovanlig procedur som många saknar klinisk erfarenhet av, och där dessutom marginalerna för fel är mycket små eller rent av obefintliga, upplever många en mental spärr inför att genomföra ingreppet. Genom träning, förberedelser och gott teamarbete och ökar chansen att bryta den spärren.
The Vortex Approach (The Vortex Approach) är en hemsida tillika en strategi helt dedikerat till den svåra luftvägen. Sammanfattningsvis beskrivs där tre livlinor – maskventilation med blåsa, larynxmask och intubation – där varje metod används i en ”best effort” innan kirurgisk luftväg vidtas. Med best effort menas att varje redskap, grepp och knep som kan användas för att facilitera livlinan har använts. Inte mer än tre försök får heller användas för att göra sitt best effort inom varje livlina.
Modellen i figur 1 kan ses som en förenkling av The Vortex Approach. Indikationen för koniotomi – CICO (can’t intubate, can’t oxygenate/ventilate) – är kanske inte lika välutvecklad, men enklare och dessutom välkänd.
BEHANDLING AV REVERSIBLA TILLSTÅND
Med reversibla tillstånd syftas i det här fallet tillstånd där patientens luftvägshinder inte enbart ska hanteras genom ”generisk luftvägshantering” enligt ovan beskrivning. Genom tillägg av specifika åtgärder eller läkemedel kan luftvägshindret ibland stabiliseras och reverseras relativt snabbt. Ibland dröjer det emellertid desto längre tid, och då måste luftvägen säkras i väntan på att behandlingseffekt inträder. Nedan följer några exempel på sådana tillstånd.
Angioödem
Främmande kropp
Laryngospasm
Blödning
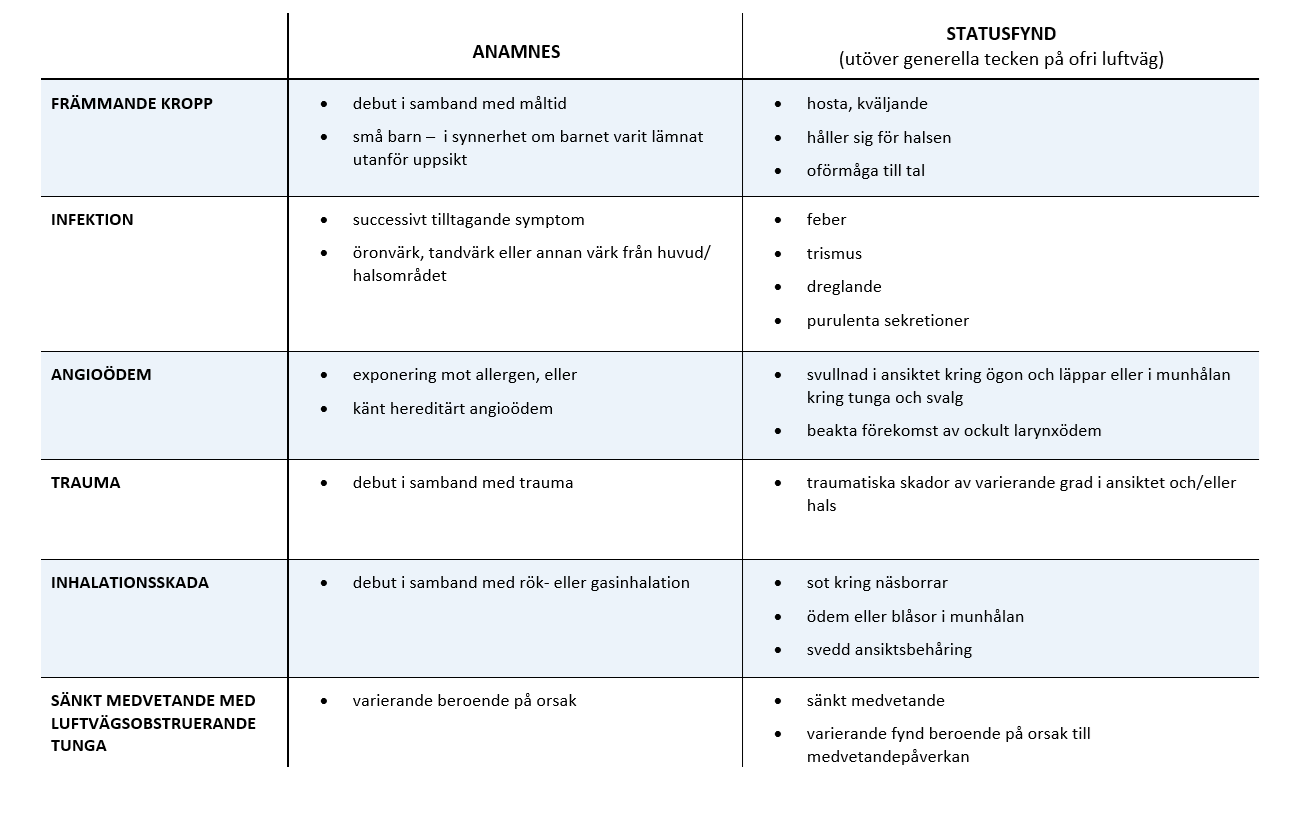
Angioödem kan vara en del av en anafylaktisk reaktion, men kan även uppträda som ett isolerat problem. Under differentialdiagnostik nedan beskrivs typiska tecken på angioödem och hur de två huvudsakliga mekanismerna som orsaker angioödem kan särskiljas.
Luftvägshantering är mycket svårt hos patienter med angioödem. Basala manövrar har sannolikt ingen effekt vid uttalad svullnad – speciellt inte om patienten fortfarande är vaken. Dessutom gör svullnaden det svårt att intubera patienten. Adrenalin ska därför ges omedelbart vid luftvägshinder som misstänks vara orsakat av angioödem. Förutsatt att angioödemet inte är behandlingsresistent eller bradykininmedierat inträder behandlingseffekt snabbt.
Patienter med främmande kropp i luftvägen kan ses hålla sig för halsen, vara i andnöd och hosta rikligt. Beroende på hindrets omfattning kan emellertid patienten vara oförmögen att både hosta och prata. Främmande kropp bör misstänkas vid klassiska tecken på ofri luftväg som debuterat plötslig i samband med måltid, eller om patienten är ett litet barn – i synnerhet om barnet varit lämnat utanför uppsyn.
Främmande kropp i luftvägen ska åtgärdas enligt en särskild algoritm – se checklista.
Laryngospasm är framför allt förekommande i samband med extubation, intubation eller vid procedurer i munhåla och larynx [4]. Vissa sedativa läkemedel som används i samband med procedursedering på akutmottangingar, till exempel midazolam eller ketamin, kan orsaka larygospasm. Somliga andra tillstånd, som obehandlad astma eller gastroesofagal reflux, är också assocerade med laryngospasm men brukar inte orsaka ett lika allvarligt hinder som laryngospasm i samband med anestesi. Laryngospasm kännetecknas av en plötsligt påkommande högfrekvent stridor. Beroende på allvarlighetsgrad kan emellertid hindret orsaka ett totalt hinder varpå inga andningsljud alls hörs och bröstkorgsrörelser upphör.
Blödning i övre luftvägar kan uppstå vid olika tillstånd. Vid trauma föreligger inte sällan andra svårigheter så som ansiktsdeformation med mandibel- och maxillafraktur, och oavsett om hemostas uppnås eller inte kommer sannolikt patienten behöva en definitiv luftväg ändå – antingen via endotracheal intubation eller genom kirurgisk luftväg. Postoperativ blödning efter tonsillektomi – eller tumörblödning – är visserligen något mer avgränsade problem, men kan blöda rejält – speciellt vid samtidig behandling med blodförtunnande. Ofta blir intubation nödvändigt. För att underlätta intubation kan försök göras att begränsa blödningen genom
ABCDE
När luftvägen är säkrad fortsätter det initiala omhändertagandet enligt ABCDE. Beroende på orsak till patientens luftvägsproblem kan det även föreligga andra problem. Det är därför viktigt att vara noggrann i sitt omhändertagande och inte ta genvägar eller betrakta situationen som avklarad när det första uppenbara problemet är hanterat.
Försök att omgående åtgärda eventuella problem som upptäcks och använd fynden för att identifiera bakomliggande diagnos, om diagnos inte redan är fastställd.
DIFFERENTIALDIAGNOSTIK
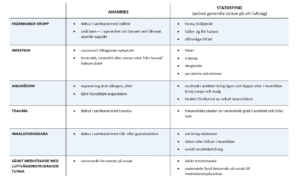
Det finns många orsaker till övre luftvägshinder. Det kan uppstå som ett primärt problem, eller som en konsekvens av ett annat problem – till exempel vid sänkt medvetande med nedsatt tonus i kroppen där tungan faller bak och obstrerar luftvägen. Diagnostiken baseras huvudsakligen på anamnes och status och kan vara mer eller mindre uppenbar. Tabell 2 listar anamnestiska uppgifter och nyckelfynd associerade med några av de mer vanliga diagnoserna relaterade till ofri luftväg.
Vid misstanke om angioödem är det viktigt att utreda den bakomliggande orsaken, eftersom angioödem medieras av antingen histamin eller bradykinin och behandlingen mellan dem skiljer sig åt. Tabell 3 listar olika karaktäristika vid respektive etiologi [5-6].
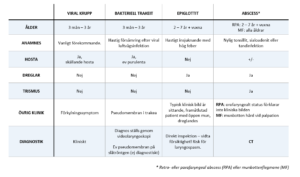
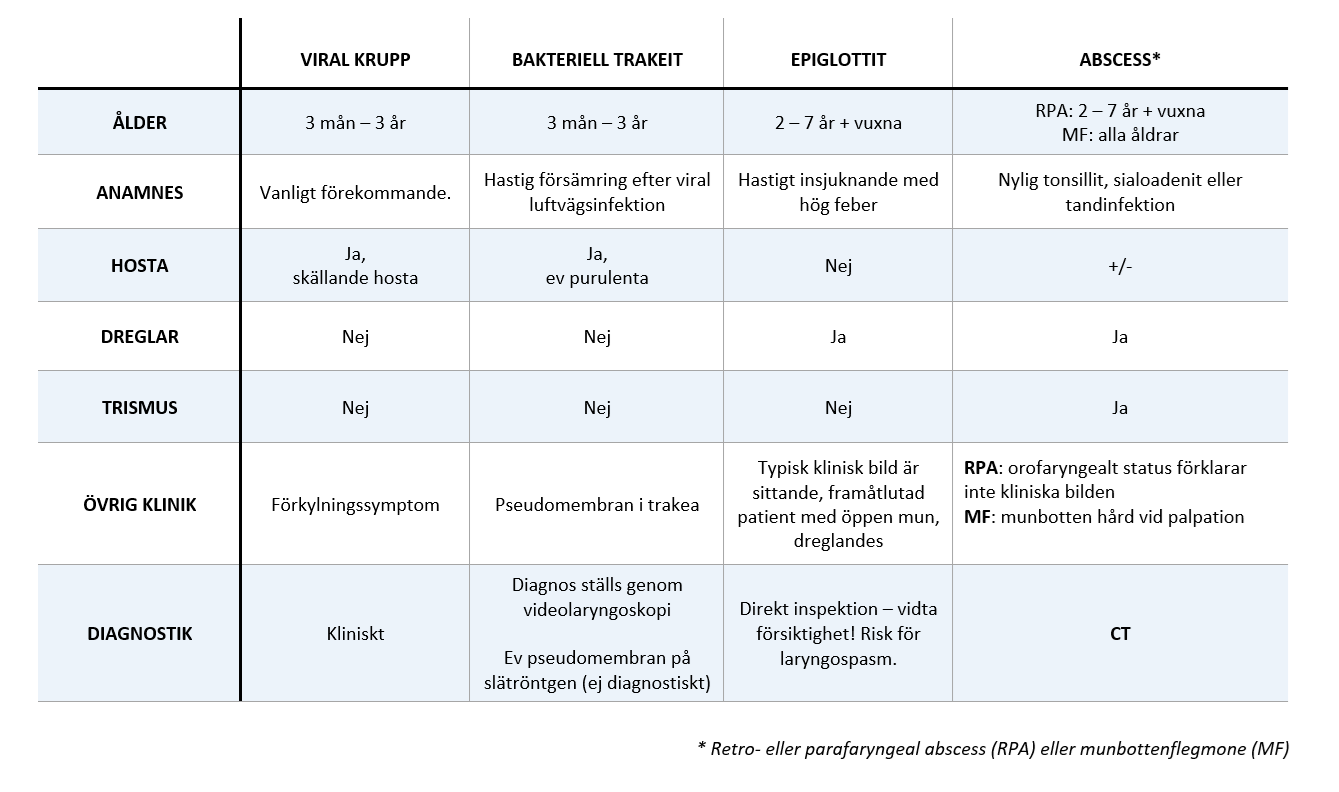
Infektion bör misstänkas vid feber. Det är dock viktigt att identifiera vilken typ av infektion det rör sig om för infektion för att anpassa behandlingen och uppnå source control. I tabell 4 listas olika fynd och anamnestiska uppgifter associerade med infektioner som orsakar övre luftvägshinder [7-8].


DIAGNOSRIKTAD BEHANDLING
När bakomliggande diagnos identifierats påbörjas diagnosspecifik behandling så snart som möjligt. om det inte redan gjorts under den första delen av omhändertagandet. Det kan vara till exempel
I sektionen Checklistor listas olika diagnoser och hur de handläggs på akutrummet utifrån ABCDE-modellen.
PLANERING
Planera för den fortsatta vården när patienten stabiliserats eller om patienten är i behov av utredning och/eller behandling utanför akutrummet genom att besvara följande frågor.
REFERENSER
[1] MSF Medical guidelines. Acute upper airway obstruction. https://medicalguidelines.msf.org/en/viewport/CG/english/acute-upper-airway-obstruction-16685571.html [2023-07-10]
[2] MSD Manual. How To Do Basic Airway Procedures. https://www.msdmanuals.com/en-gb/professional/critical-care-medicine/how-to-do-basic-airway-procedures [2023-07-10]
[3] MSD Manual. How To Do Other Airway Procedures.https://www.msdmanuals.com/en-gb/professional/critical-care-medicine/how-to-do-other-airway-procedures [2023-07-10]
[4] Life in the Fast Lane. Laryngospasm. https://litfl.com/laryngospasm/[2025-02-07]
[5] EMCrit. Angioedema. https://emcrit.org/ibcc/angioedema/ [2023-10-04]
[6] UpToDate. An overview of angioedema: Clinical features, diagnosis, and management. https://www.uptodate.com/contents/an-overview-of-angioedema-clinical-features-diagnosis-and-management?search=angioedema&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1 [2023-07-13]
[7] Internetmedicin. Krupp (pseudokrupp, falsk krupp). https://www.internetmedicin.se/behandlingsoversikter/pediatrik/krupp-pseudokrupp-falsk-krupp/ [2023-10-04]
[8] Kunskapsstöd för vårdgivare. Allmän ÖNH. https://kunskapsstodforvardgivare.se/omraden/kirurgi-och-plastikkirurgi/behandlingshandboken/akut-kirurgi/oron–nasa-och-hals/allman-onh [2023-10-04] [2023-10-04]