referenser
relaterade videos
sammanfattning
INLEDNING
Chock definieras som ett tillstånd av cell- och vävnadshypoxi till följd av nedsatt vävnadsperfusion på basen av cirkulatorisk svikt. Vävnadsperfusion är beroende av medelartärtrycket (MAP), som i sin tur är en funktion av cardiac output (CO) och systemisk vaskulär resistans (SVR) enligt formeln
MAP = (CO × SVR) + CVP
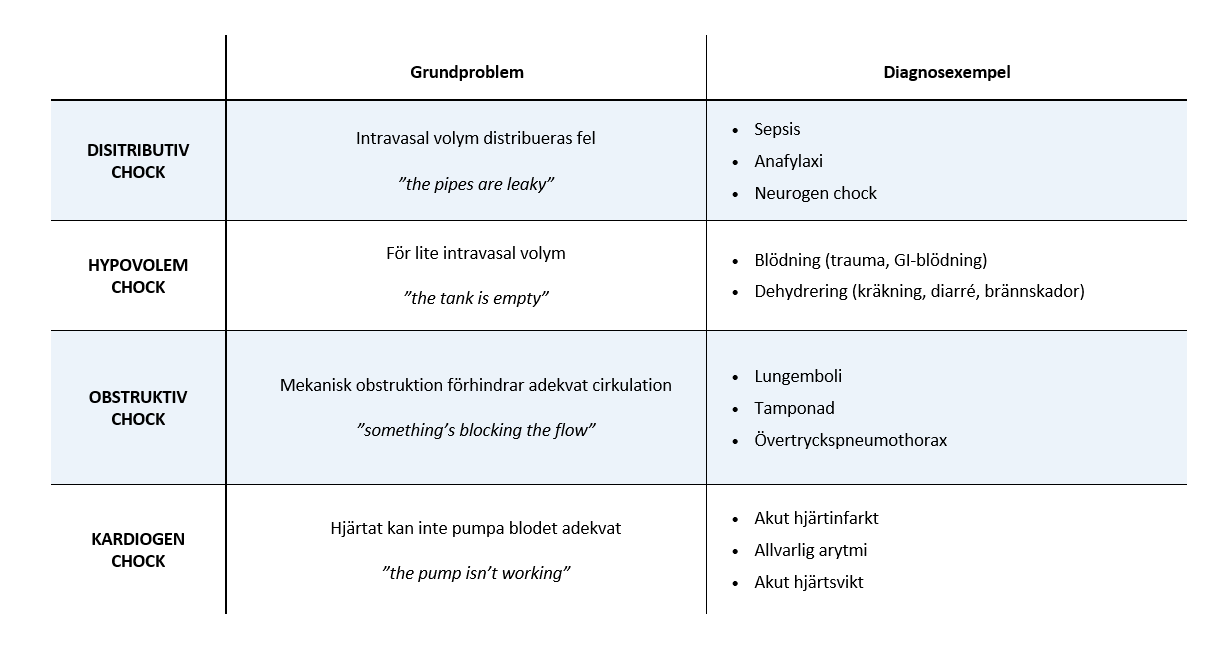
där centralt ventryck (CVP) är förhållandevis lågt och kan ofta negligeras i formeln. Cirkulatorisk chock delas traditionellt in i fyra huvudkategorier beroende på bakomliggande mekanism: hypovolemisk, distributiv, kardiogen och obstruktiv chock (tabell 1). Om orsaken är okänd benämns tillståndet som odifferentierad chock.
Inom viss litteratur förekommer ibland begreppet dissociativ chock, vilket syftar till tillstånd där problemet ligger i blodets eller cellernas förmåga att transportera, avge eller utnyttja syre. Detta ses exempelvis vid kolmonoxidförgiftning och methemoglobinemi, där hemoglobinets syretransport eller syreavgivning påverkas, samt vid cyanidförgiftning, där cellernas förmåga att utnyttja syre är hämmad. Problemet är alltså inte primärt cirkulatoriskt, och således är klassificeringen som ett chocktillstånd diskutabel och inte allmänt etablerad.
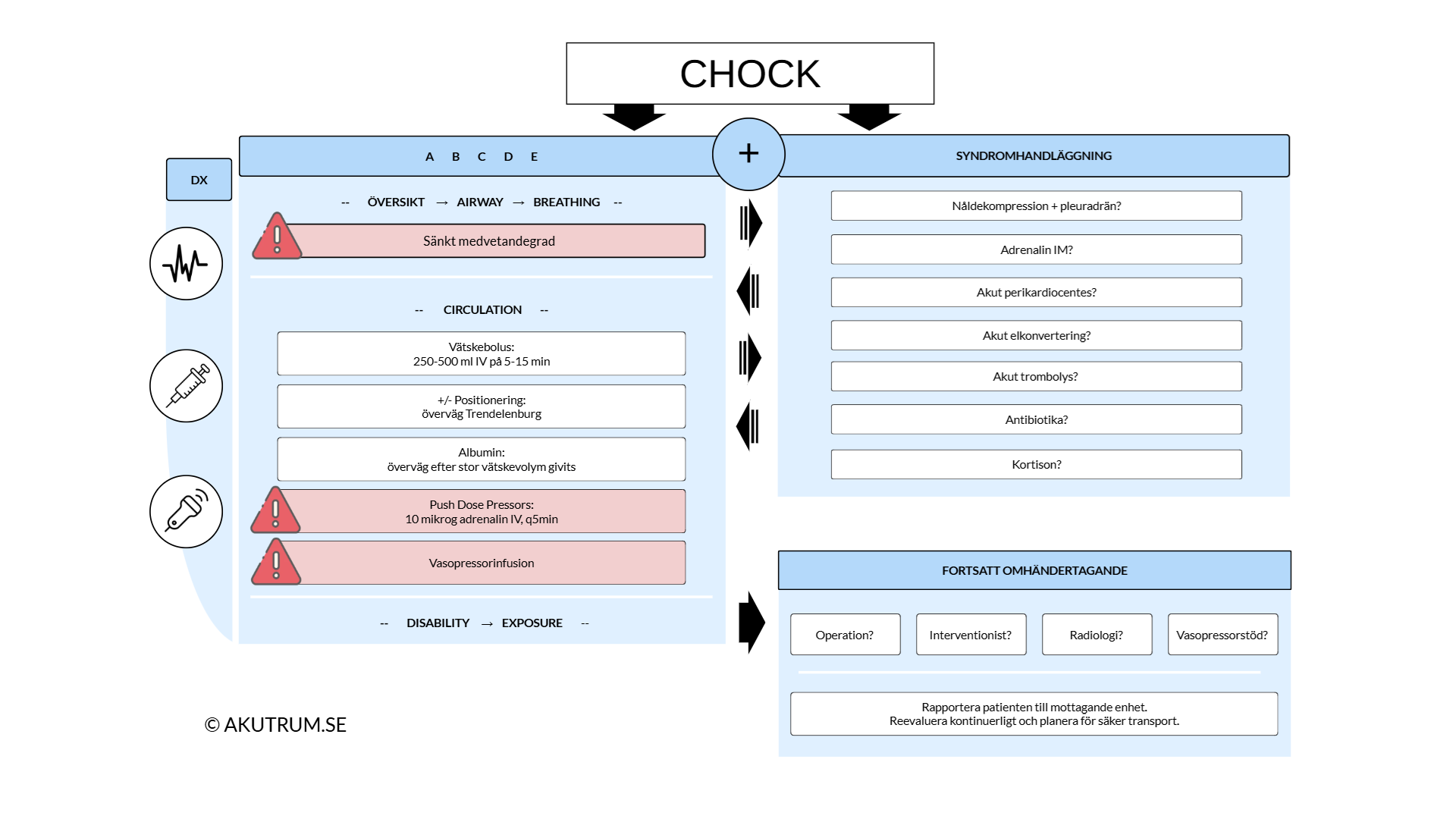
Med det sagt, kommer det här avsnittet huvudsakligen att handla om hur cirkulatorisk chock på kan hanteras på akutrummet, vilket illustreras översiktligt i figur 1.
FÖRBEREDELSER
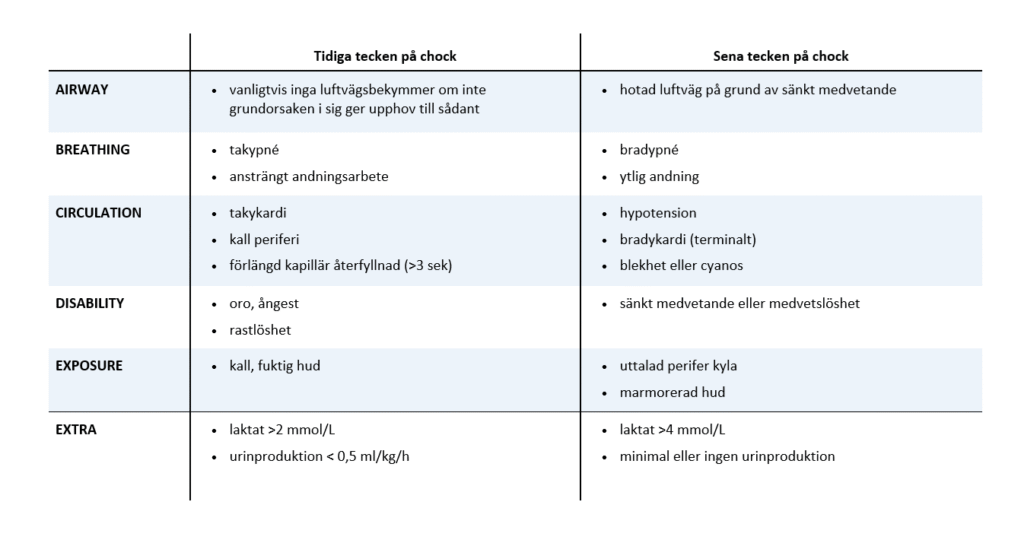
Lågt blodtryck används ofta som en markör för chock, och enligt RETTS är systoliskt blodtryck under 90 mmHg ett larmkriterie som motiverar ett omedelbart omhändertagande. Att blodtrycket sjunker är dock ett relativt sent tecken på chock, och betyder dessutom nödvändigtvis inte att patienten är i chock, utan snarare att hen kan vara det. Det är alltså ett relativt grovt mått, som bäst tolkas i relation till övrig klinik.
Baserat på prehospital rapport kan utrustning såsom ultraljud och intraosseös infart förberedas. Överväg också att anpassa omhändertagandet baserat på symptom – om luftväg och andning rapporteras som stabilt kan det initialt räcka med att en pulsoximeter kopplas och syrgasbehandling ges medan undersökning riktas mot symptomgivande lokalisation. Det kan exempelvis vara motiverat att inleda omhändertagandet med ultraljudsundersökning av aortan vid buksmärta, eller EKG och ultraljudsundersökning av hjärta och lungor vid bröstsmärta.
STABILISERING
Vid patientens ankomst till akutrummet ska först och främst patientens allmäntillstånd bedömas för att få en översikt över situationen. Andas patienten, eller kan hon eller han rent av drabbats av ett hjärtstopp efter urlastning från ambulansen? Sitter patienten upp? Är hon eller han orolig, slö eller till och med medvetslös? Hur ser huden ut?
Medvetslöshet är även trots spontanandning, liksom gråblek eller marmorerad hud och/eller klent andningsarbete, uppenbart alarmerande tecken och motiverar ett omhändertagande av ett bredare larmteam där flera problem kan hanteras parallellt. Tänk på att chock är ett progredierande tillstånd, och att patienten även i frånvaro av ovanstående tecken på avancerad chock alltså kan vara kritiskt sjuk. En översikt över tidiga respektive sena tecken på chock listas i tabell 2.
Stabilisera patienten enligt ABCDE-modellen. Säkerställ fri luftväg och ge syrgas med ett – till en början – högt flöde på 10-15 L/min. Titrera därefter ner flödet mot rimlig målsaturation – förslagsvis >94% hos en lungfrisk patient. Beakta att pulsoximetern kan vara otillförlitlig vid perifer vasokonstriktion, och i sådana fall bör arteriell blodgas kontrolleras.
Vid persisterande hypoxemi trots högt syrgasflöde, sänkt medvetnade eller vid ventilationssvikt, bör patientens handventileras med Rubens samtidigt som mekaniskt ventilationsstöd förbereds. NIV kan i utvalda fall vara ett lämpligt alternativ, men innebär också en viss risk eftersom intolerans eller tekniska problem kan innebära att patienten snabbt försämras.
Genom intubation kan andningen kontrolleras bättre, och dessutom minskar syrgasbehovet till andningsmuskulaturen. Att intubera patienter i chock är dock en högriskprocedur (läsvärt blogginlägg här). Även med noggrant beaktande av patientens hypotension och ett omsorgsfullt val av läkemedel kan ett intubationsförsök leda till att patienten förlorar sin sista kvarvarande förmåga att upprätthålla cirkulationen och utvecklar ett hjärtstillestånd.
CIRCULATION
Patienten ska omedelbart förses med minst två grova intravenösa – eller vid behov intraosseösa – infarter. Intravenös vätskeinfusion är vanligtvis den första behandlingsåtgärden vid cirkulationssvikt eftersom det är en lättillgänglig och ofta effektiv behandling. Beroende på vad orsaken är kommer en del patienter dock inte hämta sig på enbart vätska. Utöver vätskeinfusion finns ytterligare en handfull generella, stabiliserande åtgärder som kan övervägas i väntan på riktade åtgärder.
- Positionering
- Vätskeinfusion
- Albumin
- Vasopressorinfusion
- Push dose pressors
Patienter i chock kan placeras i planläge eller med sänkt huvudända och höjda ben (Trendelenburgläge) för att omfördela blodsvolym från nedre extremiteter till hjärtat. En studie konstaterar att benlyft är den absolut bästa prediktorn att använda sig av för att på förväg avgöra huruvida vätskeinfusion kommer att vara till gagn för patienten. Svarar patienten med blodtrycksstegring på benlyft, tyder det på att patienten även kommer att svara på intravenös vätskeinfusion. En annan nyligen publicerad metaanalys konkluderar att Trendelenburg signifikant ökar slagvolym och har gynnsam effekt på flera hemodynamiska parametrar bland vuxna patienter.
Metoden är dock något omdiskuterad. En något äldre, sammanfattande artikel beskriver att metoden verkar kunna generera en kortvarig effekt på blodtryck och cardiac output, men med en efterföljande negativ hemodynamisk påverkan. Dessutom finns det flera potentiella komplikationer med metoden att beakta, bland annat
Intravenös vätskeinfusion har huvudsakligen en plats vid behandling av hypovolema eller distributiva chocktillstånd, men även andra typer av chock kan gagnas av en moderat mängd vätska. Vid blödning ges blodprodukter, medan kristalloider (Ringer-Acetat eller NaCl) används i andra fall.
Vid odifferentierad chock ges ofta en vätskebolus om 250–500 ml under 5–15 minuter beroende på ålder, hjärtfunktion och misstänkt chocktyp. Utvärdera hemodynamiskt svar – om patienten stiger i blodtryck talar det för att patienten saknar intravasal volym. Börjar patienten rassla på lungorna talar det på lungödem till följd av stas i pulmonella cirkulationen, och vätskeinfusionen bör då avbrytas. Sjunker patienten i blodtryck kan det vara tecken på massiv lungembolisering med tilltagande högerkammardilatation, vilket leder till blodtrycksfall genom att vänsterkammaren komprimeras.
Patienter som svarar bra på vätska behöver ofta mer än den initiala bolusen. Någon exakt formel för hur mycket vätska en patient tolererar finns inte. Totalt sett kan man uppskatta att yngre, friska patienter i distributiv chock tolererar 30–35 ml/kg (upp till cirka 2,5 liter vid 70 kg kroppsvikt) utan större problem. Patienter i hypovolem chock behöver ersättas sina förluster. Äldre patienter, särskilt de med nedsatt vänsterkammarfunktion, har generellt sämre förmåga att hantera snabba vätskeinfusioner.
Albumin övervägs vanligen efter att stora mängder kristalloider använts. Albumin är en kolloid, som ges i syfte att genom kolloidosmotiskt tryck få vätska att stanna i blodbanan. Evidensen är blandad, men i vissa sepsisprotokoll används albumin som en del av vätskebehandling om patienten inte svarar tillräckligt på initial kristalloidresuscitering. Vanligtvis ges då Albumin 200 g/L (= 20%) 100 ml IV, med eventuellt en upprepad dos vid fortsatt hypotoni.
Vid akut livshotande hypotension eller peri-arrest-situationer kan push dose pressors – små stötdoser av läkemedel med potent stimulering av alfa- och betaadrenerga receptorer – användas som en kortsiktig åtgärd i väntan på vasopressorinfusion. Både noradrenalin och adrenalin kan användas som push dose pressors, men den sistnämnda är generellt sett mer tillgänglig på svenska akutmottagningar jämfört med noradrenalin som används desto mer på intensivvårdsavdelningar.
Adrenalin är ett mycket potent läkemedel som kan orsaka skada om det felordineras, och ska därmed hanteras med stor noggrannhet. Som push dose pressor ska adrenalin ges ”dubbelutspätt”, vilket bereds enligt följande:
Det finns flera typer av vasopressorer, och valet av läkemedel styrs av vilken typ av chock patienten har. Noradrenalin är den mest använda vasopressorn vid cirkulationssvikt. Dess huvudsakliga effekt är aktivering av blodkärlens α-receptorer, vilket leder till vasokonstriktion. Det viktigaste användningsområdet är sannolikt distributiva chocktillstånd med kvarstående hypotension trots adekvat vätskebehandling – en kategori där septisk chock är överrepresenterat.
Noradrenalin är också ofta förstahandsval vid odifferentierad chock. Vid kardiogen chock används ofta dobutamin, antingen som ensam vasopressor eller i kombination med noradrenalin, på grund av dess positiva inotropa effekt. Mer information om vasopressorer finns att läsa på Narkosguiden (svenskt kunskapsstöd) och EMCrit (amerikanskt kunskapsstöd) bland referenserna ovan.
Noradrenalin ges om möjligt via central infart, men kan vid behov påbörjas perifert med noggrann övervakning tills central infart etablerats. Startdos är vanligen 0,05 µg/kg/min och titreras därefter mot målblodtryck.
Behov av vasopressorstöd eller push dose pressors betyder att patienten är kritiskt sjuk. Dessa patienter bör omhändertas av ett bredare larmteam och behöver planeras för intensiv- eller intermediärvård där fortsatt vasopressorbehandling kan tillgodoses.
DIAGNOSTIK

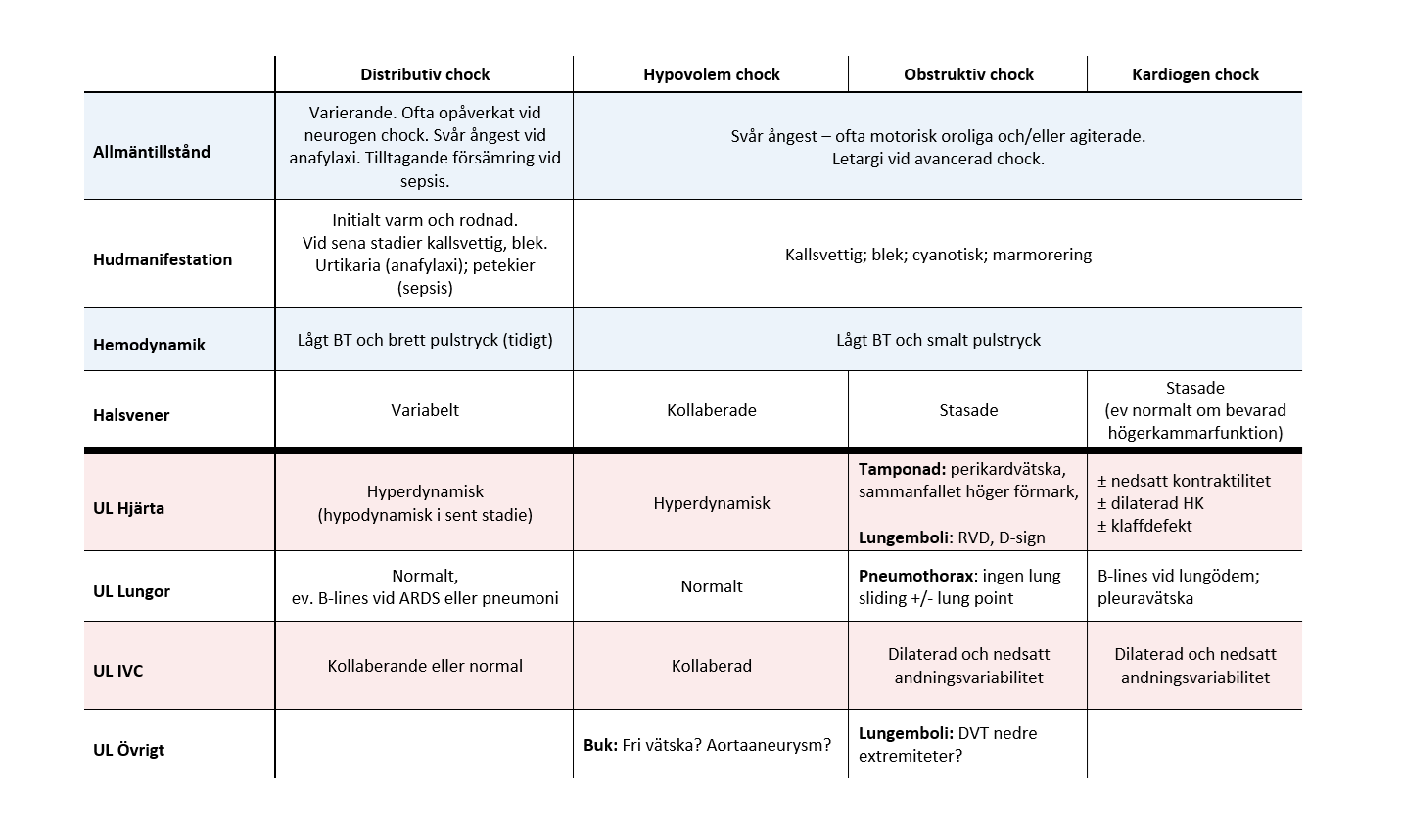
Orsaken till patientens chocktillstånd kan ofta diagnosticeras utifrån anamnes och status. Somliga fynd har en stark association med enskilda diagnoser, så som feber (sepsis), urtikaria (anafylaxi), smutsbrun hy (Addisons), dämpade andningsljud (pneumothorax) eller DVT (lungemboli). Vid diagnostisk osäkerhet kan det underlätta att först kategorisera typ av chock för att därefter sannolikhetsbedöma ett färre antal diagnoser. En vattendelare är om patienten är varm perifert och har ett brett pulstryck – vilket tyder på distributiv chock – medan kalla extremiteter, smalt pulstryck och halsvenstas talar för obstruktiv- eller kardiogen chock. Långt gången chock kan dock vara svårare att diagnosticera kliniskt eftersom det då ofta ses en blandbild av flera chocktyper.

Granska EKG efter tecken på arytmi eller ischemi som orsak till kardiogen chock. Arytmi och ischemi kan dock även förekomma sekundärt till vad som faktiskt orsakar chocktillståndet.
Genom systematisk blodgastolkning kan värdefull diagnostisk information inhämtas, samt laktatnivå utläsas. Förhöjda laktatvärden kan stärka misstanken om chock samtidigt som normala värden dock inte utesluter förekomsten av chock.
Förutsatt att undersökande läkare kan hantera ett ultraljud och tolka bilden, kan en riktad ultraljudsundersökning komplettera utredningen vid diagnostisk osäkerhet. RUSH (Rapid Ultrasound for Shock and Hypotension) är ett ultraljudsprotokoll för diagnosticering av odifferentierad chock, och beskrivs översiktligt här. Vilken del av undersökningen man inleder med styrs rimligtvis efter anamnes och symtom – patienter med till exempel buksmärta bör i första hand utredas avseende aortaaneurysm och fri vätska i buken.
Det är värt att nämna neurogen chock separat eftersom det har en rätt atypisk presentation. Neurogen chock räknas till distributiva chocktillstånd och uppstår framför allt vid ryggtrauma eller vid tumörbörda i ryggraden ovanför T6 nivå. Skadan leder till att sympatisk innervering till hjärta och kärl uteblir, vilket innebär att parasympatisk innervering från vagusnerven fortgår helt ohämmat. Det leder till hypotoni utan samtidig takykardi – det vill säga, patienten har normal eller låg hjärtfrekvens trots att hen är i chock. Patienten är ofta varm perifert till följd av vasodilatation.
I tabell 3 sammanfattas typiska status- och ultraljudsfynd vid de olika huvudtyperna av chock.
SYNDROMHANDLÄGGNING
Stabiliserande åtgärder kan köpa patienten mer eller mindre tid beroende på vad som orsakar chocktillståndet. Men tidig diagnostik är helt central – ju tidigare riktad behandling påbörjas, desto större är möjligheten att reversera chocktillståndet. Allt kan dock inte hanteras på akutrummet. En del tillstånd måste åtgärdas på operationssal, eller av annan interventionist. Det kan vara till exempel bukkirurgi vid akuta buktillstånd, kärlkirurgi vid kärlkatastrofer, PCI vid kranskärlocklusion eller inläggning av nefrostomi via röntgen vid avstängd pyelit.
Inte sällan kan dock riktad behandling påbörjas redan på akutrummet. I många fall rör det sig om medikamentell behandling, men en del tillstånd behöver åtgärdas genom invasiva ingrepp. Exempel på riktad behandling på akutrummet inkluderar:
Septisk chock är överrepresenterat bland cirkulatoriska chocktillstånd på svenska akutmottagningar. Feber kan visserligen uppstå vid andra tillstånd – såsom intoxikation – men infektion bör ändå alltid misstänkas vid feber, och eftersom prognosen är direkt korrelerad med tiden till antibiotika är det viktigt att tidigt påbörja behandling. Avsaknad av feber utesluter inte heller infektion – särskilt inte hos äldre patienter, immunsupprimerade patienter eller patienter med hög komorbiditet. Budskapet är således att sepsis i princip alltid bör övervägas som primär eller som parallell orsak till patientens chocktillstånd, och att antibiotikabehandling ges liberalt om misstanken finns.
FORTSATT VÅRD
Från akutrummet ska patienten föras vidare till nästa vårdinstans för riktad behandling, fortsatt stabilisering, eller eventuell diagnostik. Larmteamets huvudsakligen uppgift i det här skeendet är att transportera patienten under pågående stabilisering och ta höjd för eventuella komplikationer längs vägen. Se till att patienten är adekvat monitorerad även under transport, att patienten har fungerande infarter och att relevanta, stabiliserande läkemedel finns tillgängliga.
Slutdestinationen för patienter i chock – antingen direkt efter omhändertagandet på akutrummet, eller efter andra insatser på vägen – är inläggning på intensivvårdsavdelning eller intermediärvårdsavdelning för fortsatt vasopressorbehandling.