VAD ÄR SCAPE?
Lungödem är ett tillstånd med vätskeutträde i alveoler och interstitiell vävnad, som uppstår till följd av dysfunktion i en annars välreglerad balans av hydrostatiskt tryck, osmotiskt tryck och kärlpermeabilitet. Lungödem kan orsakas av många olika sjukdomar, och det är viktigt att identifiera etiologin eftersom behandlingen skiljer sig åt.
Lungödem delas traditionellt in i kardiella- respektive icke-kardiella lungödem. Kardiella lungödem uppstår till följd av ökat hydrostatiskt tryck i lungkretsloppet, vilket är en av konsekvenserna vid akut dekompenserad hjärtsvikt (ADHF). Mekanismen bakom akut svikt kan förenklat delas in i nedsatt kontraktilitet, för hög afterload eller ökad mängd vätska i cirkulatoriska systemet – eller en kombination av orsakerna. Lungödem ses hos 15 % av patienterna som läggs in för ADHF (akut dekompenserad hjärtsvikt), varav knappt 3 % insjuknar i den svåraste typen av lungödem med kardiellt ursprung – SCAPE (Sympathetic Crashing Acute Pulmonary Edema; benämns också som Flash Pulmonary Edema, hypertensivt lungödem mm).
Orsaker som inte är av kardiellt ursprung räknas till icke-kardiella lungödem, där ARDS (Acute Respiratory Distress Syndrome) är vanligast och bland de mest allvarliga. Andra orsaker till icke-kardiella lungödem är till exempel höjdsjuka (HAPE – High Altitude Pulmonary Edema) eller neurogent lungödem. Lungödem vid ARDS uppstår till följd av ökad kärlpermeabilitet som orsakas av skador eller inflammatoriska processer med utsläpp av inflammatoriska cytokiner, vilket kan uppstå vid till exempel direkta skador på lungorna eller tillstånd med uttalad inflammation (sepsis, pankreatit).
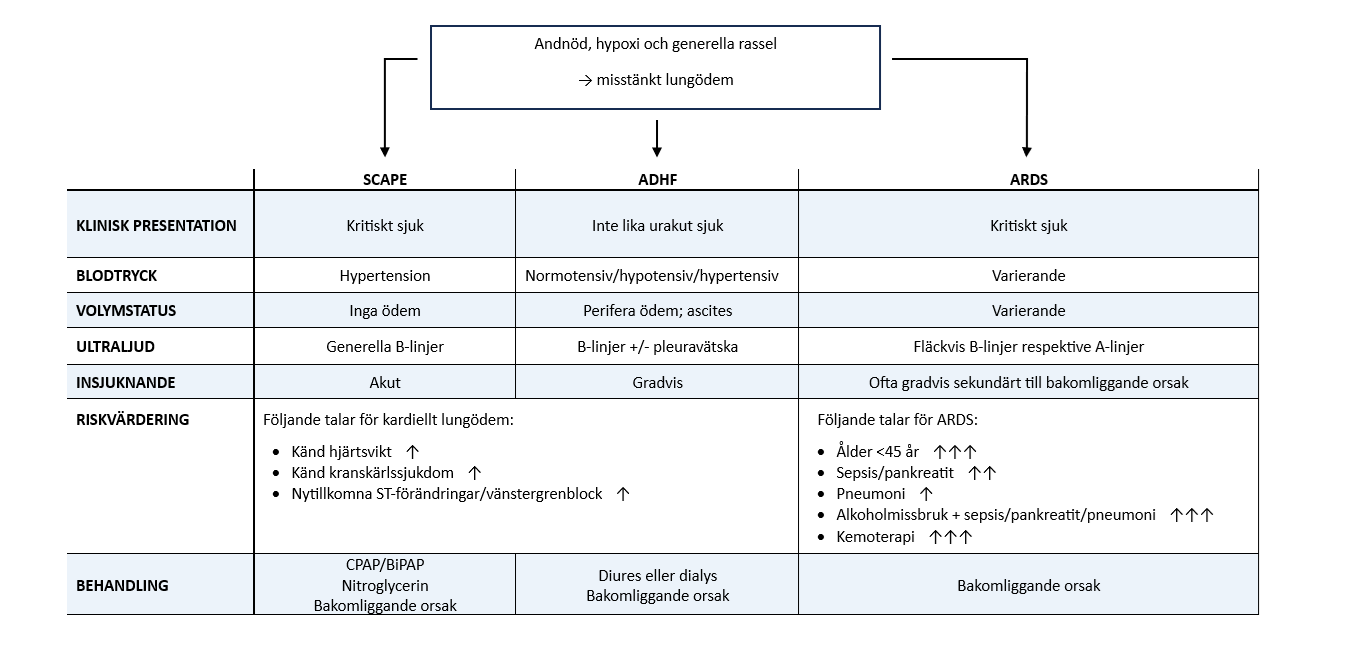
Nedan tabell beskriver likheter och skillnader vid olika kategorier av lungödem. Vad gäller SCAPE och lungödem vid övervätskning ska nämnas att tillstånden inte sällan överlappar varandra. Patienter kan gradvis försämras i en dekompenserad hjärtsvikt med ackumulering av vätska, men sedan insjukna akut i SCAPE. Icke-kardiella lungödem orsakas av en heterogen grupp sjukdomar där den kliniska bilden varierar beroende på bakomliggande sjukdom. I tabellen beskrivs ARDS.
Den här checklistan beskriver handläggningen vid SCAPE. Ofta föreligger underliggande substrat som predisponerar för tillståndet, till exempel obehandlad- eller svårbehandlad hypertoni eller kronisk hjärtsvikt. Det är viktigt att utreda vad som har utlöst den akuta försämringen, det vill säga triggers, vilka beskrivs närmre nedan.
INITIALT OMHÄNDERTAGANDE:
KEY POINTS
Om trombosprofylax
Om morfin
Om luftvägsdilaterande
Om antiemetika
CPAP/BiPAP
NITRO
DIURETIKA
TRIGGERS
Inställningar
Indikation
Kontraindikationer
Vid intolerans
Förstahandsval – infusion 1 mg/ml
Andrahandsval – sublingualt 0.4 mg/dos
Kontraindikationer
Dosering
Indikation
Obs!
REFERENSER
EMCrit. Sympathetic Crashing Acute Pulmonary Edema (SCAPE). Sympathetic Crashing Acute Pulmonary Edema (SCAPE) – EMCrit Project [2024-08-18]
UpToDate. Approach to diagnosis and evaluation of acute decompensated heart failure in adults. Approach to diagnosis and evaluation of acute decompensated heart failure in adults – UpToDate [2024-08-18]
UpToDate. Treatment of acute decompensated heart failure: Specific therapies.Treatment of acute decompensated heart failure: Specific therapies – UpToDate [2024-08-18]
Kunskapsstöd för vårdgivare. Akut hjärtsvikt. Akut hjärtsvikt – Kunskapsstöd för vårdgivare (kunskapsstodforvardgivare.se) [2024-08-18]
