INLEDNING
Det initiala omhändertagandet är den första kontakten mellan en kritiskt sjuk patient och vårdgivare. Fokus ligger på att upptäcka och åtgärda tillstånd där tidig behandling minskar morbiditet och mortalitet – det initiala omhändertagandet har alltså både en diagnostisk funktion och en behandlingsfunktion.
Omhändertagandet av kritiskt sjuka patienter skiljer sig rent strukturellt från hur en stabil patient utreds och behandlas. Orsaken till skillnaden är att de här patienterna har potentiellt tidskritiska, livshotande problem som måste åtgärdas omedelbart. Tiden till behandling är alltså en begränsande faktor, och för att förhålla sig till det har ett generiskt, strukturerat arbetssätt utformats. I det här avsnittet beskrivs hur det initiala omhändertagandet skiljer sig från hur patienter utreds och behandlas enligt det traditionella arbetssättet.
LARMKRITERIER
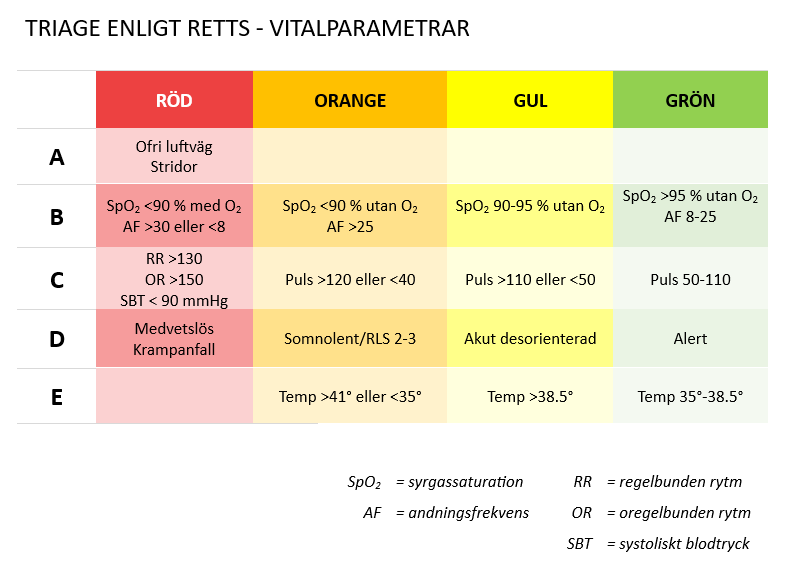
Det finns olika utarbetade system för att identifiera och prioritera kritiskt sjuka patienter, varav RETTS (Rapid Emergency Triage and Treatment System) är ett av de mer välanvända. Patienter som har sviktande vitalparametrar, eller som uppvisar specifika alarmerande symptom eller undersökningsfynd (ESS = Emergency Symptoms and Signs) prioriteras som ”röda” och ska omhändertas omedelbart vid ankomst till akutmottagningen.



FÖRBEREDELSER
När ambulanspersonal larmar in att de är på väg till akutmottagningen med en dålig patient finns det ofta några minuter till förberedelser. Se till att hela larmteamet har tagit del av ambulansrapporten så att de känner till situationen, relevant patientbakgrund och aktuellt status. Läs igenom patientjournalen för att ta reda på potentiella riskfaktorer så som behandling med antikoagulantia eller andra potenta läkemedel, tidigare mikrobiologiska odlingssvar, nyligen gjorda ingrepp och så vidare. Utifrån ambulansens situationsrapport och inhämtad information kan ofta en arbetsdiagnos formuleras. För att undvika premature closure bör teamet även överväga differentialdiagnoser, vara mottagliga för all tillgänglig information och vara flexibel i sitt omhändertagande.
Det finns inte alltid tid till förberedelser. Ibland är ambulansen redan nära sjukhuset när larmet kommer. Ibland sker försämringar intrahospitalt – befintliga patienter försämras på akutmottagningen, eller på avdelningar. Då finns det ingen tid till förberedelser utan teamet skapas allt eftersom personal ansluter. För att optimera omhändertagandet behöver teamet utse en team leader. Många sjukhus har en dedikerad läkare som axlar rollen som team leader vid till exempel intrahospitala hjärtstopp. Läkaren ankommer ofta efter att en viss tid har passerat, och det är då viktigt att inhämta information om
Det är svårt att hoppa in i den situationen och anta ledarskapet, men ett generiskt strukturerat arbetssätt underlättar omhändertagandet.
ABCDE-MODELLEN
Målet med det initiala omhändertagandet är i första hand att stabilisera – det vill säga, att omedelbart åtgärda skadliga eller livshotande problem. För att identifiera problemen, och följaktligen vad patienten behöver, rekommenderas ett generiskt omhändertagande som kan tillämpas på alla typer av patienter och problem. ABCDE-modellen är en välbeprövad metod som används världen över, och syftar till att omedelbart åtgärda identifierade problem samtidigt som symptom och undersökningsfynd betraktas som diagnostiska ledtrådar till orsaken bakom patientens olika problem. Så snart tillräckligt mycket information inhämtats påbörjas parallellt behandling mot bakomliggande orsak.
ABCDE är en akronym för airway, breathing, circulation, disability och exposure. Målet med modellen är att identifiera och stabilisera de mest livshotande problemen först, och först efter det kan undersökning av nästa vitalfunktion påbörjas. Konkret innebär detta att luftvägshantering (A) är prioriterat över undersökning och behandling av andningsförmågan (B). På samma sätt är en fri luftväg och en adekvat andningsförmåga (A och B) en förutsättning för framgångsrik cirkulationsresuscitering (C). Modellen kompletteras inte sällan med ett inledande Ö (översikt) för att betona vikten att snabbt bedöma situationen och inte missa katastrofala tillstånd som behöver prioriteras omedelbart. Nedan beskrivs respektive del av ABCDE-modellen lite närmre.
- ÖVERSIKT
- AIRWAY (& C-SPINE)
- BREATHING
- CIRCULATION
- DISABILITY
- EXPOSURE
Ytterligare information inhämtas med hjälp av patientnära undersökningar, nämligen blodgastolkning, 12-avlednings EKG och vid behov riktad ultraljudsundersökning. Dessa undersökningar integreras i det initiala omhändertagandet och utförs där man finner lämpligt. Strukturerad EKG- och blodgastolkning beskrivs inom SWESEMs utbildningsmaterial, här.
Vid omhändertagandet av kritiskt sjuka patienter är anamnesen – som alltid – många gånger avgörande för att ställa diagnos. Undersökning enligt ABCDE och därmed identifiering av potentiellt livshotande tillstånd ska emellertid inte fördröjas av samtal. Med det sagt kan patienten i många fall frågas ut simultant med undersökningen. Använd riktade frågor där svaren kan användas för att öka eller minska sannolikheten för farliga, relevanta diagnoser utifrån patientens symptom eller identifierade problem.
När tillräckligt mycket information inhämtats för att identifiera bakomliggande syndrom vidtas riktade behandlingar eller åtgärder, vilket i SWESEMs utbildningsmaterial (och därför även här) benämns som syndromhandläggning. Det kan röra sig om till exempel antibiotika vid sepsis, eller nåldekompression följt av pleuradrän vid övertryckspneumothorax. Om bakomliggande tillstånd inte kan diagnosticeras under det initiala omhändertagandet riktas behandlingen mot att stabilisera tillståndet i väntan på ytterligare diagnostik, t.ex. radiologi.
Slutligen ska en planering formuleras för den fortsatta vården. Planen bör innefatta
– vad patienten behöver fortsättningsvis,
– var det kan tillgodoses och
– vem som tar över patientansvaret
SEKVENTIELLT VS SIMULTANT
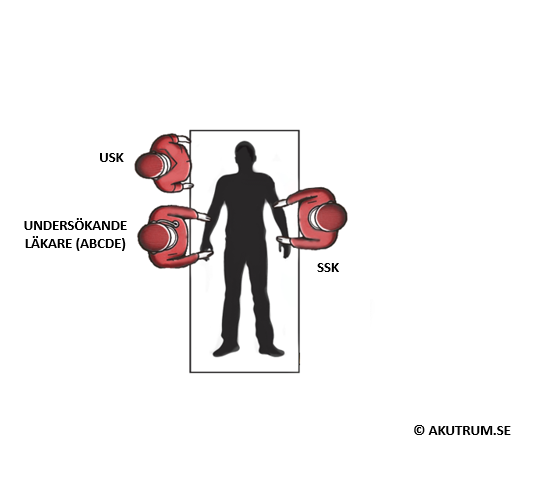
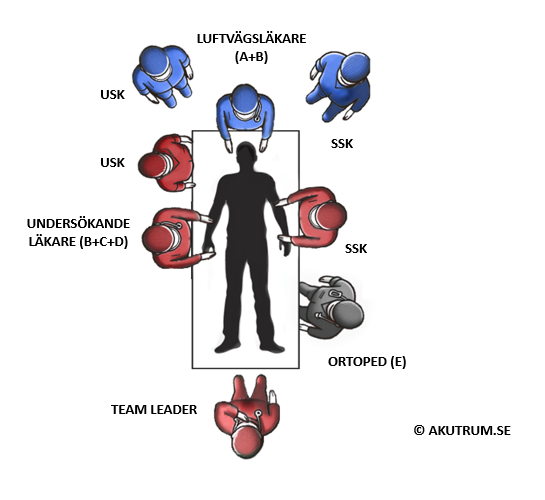
De flesta larmpatienter som tas emot på akutrummet kan hanteras av ett mindre larmteam bestående av en läkare, en sjuksköterska och en undersköterska. I dessa fall genomförs ABCDE-bedömningen sekventiellt enligt tidigare beskrivning. Vid en del tidskritiska tillstånd – huvudsakligen hjärtstopp eller traumalarm – genomförs emellertid omhändertagandet av flera läkare samtidigt. Vid till exempel traumalarm ansvarar varje läkare för ett specifikt område:
På detta sätt utförs ABCDE-bedömningen simultant i stället för sekventiellt. Undersökningsfynd rapporteras till en team leader som själv inte undersöker patienten, utan behåller ett helikopterperspektiv över situationen. Team leadern ansvarar för att leda och koordinera arbetet, fatta beslut om åtgärder och planera den fortsatta vården.
Fördelen med det simultana omhändertagandet är att flera problem kan identifieras och åtgärdas parallellt, vilket kan minska tid till behandling och tid på akutrummet. Nackdelen är att det är resurskrävande och ställer höga krav på team leadern, som måste kunna samordna teamets insatser samtidigt som beslut fattas och planeringen fortgår.
LÄR KÄNNA DITT AKUTRUM
På akutrummet eftersträvas ett tidseffektivt, tydligt och handlingskraftigt omhändertagande. För att uppnå detta – och för att teamet ska känna sig tryggt i att hantera potentiellt tidskritiska situationer – behöver larmteamet i förväg känna till och behärska den utrustning som finns tillgänglig där.
Varje medlem i larmteamet har visserligen sina delegerade uppgifter, men läkaren är dock trots allt medicinskt ansvarig och måste därför ha god kännedom om hur utrustningen fungerar och används i praktiken. Larmpersonal bör introduceras till, och erbjudas utbildningar i, den utrustning som används på akutrummet. Samtidigt är det också ett eget ansvar att identifiera kunskapsluckor och aktivt söka den utbildning eller handledning som krävs för att kunna agera effektivt och säkert i akuta situationer.
Utöver god lokalkännedom om akutrummet och dess utrustning är det också viktigt att veta vilka behandlingar och resurser som finns tillgängliga i övriga delar av sjukhuset – och därmed också vad som inte finns på sjukhuset och var det i stället finns tillgängligt någonstans. På så sätt kan tiden till definitiv vård förkortas och omhändertagandet på akutrummet effektiviseras.
AVANCERADE PROCEDURER
Det händer att avancerade, högriskprocedurer måste genomföras på akutrummet. De flesta som arbetar inom sjukvård är sannolikt eniga om att inga ingrepp ska utföras utan rätt kompetens. Samtidigt kan akutläkare hamna i situationer där den mest kvalificerade kompetensen inte hinner ansluta i tid. Jag är en anhängare av åsikten att om patientens överlevnad är helt beroende av en specifik åtgärd som måste utföras omedelbart, får ”tillräcklig kompetens” vara tillräckligt bra.
Beroende på var man arbetar, innebär det alltså att akutläkare många gånger blir den som kan komma att behöva genomföra en potentiellt avancerad procedur på akutrummet. Historiskt sett har det dock inte varit helt okontroversiellt. Eftersom procedurer såsom kirurgisk luftväg, perikardiocentes eller thorakotomi traditionellt utförts av läkare inom andra specialiteter har kritik riktats mot akutläkare som tagit sig an dessa ingrepp. Man kan emellertid argumentera för att det är just hantering av akuta, instabila patienter som akutläkare ska utmärka sig inom.
Med det sagt är det också viktigt att vara ödmjuk och känna till sina begränsningar, och arbeta aktivt för att minimera kunskapsluckor. Många av de här procedurerna utförs sällan och är ofta tekniskt svåra att genomföra. Det krävs både teknisk skicklighet och en stor sinnesnärvaro för att hantera stresspåslaget och övervinna den eventuella mentala barriär som kan uppstå inför att genomföra proceduren.
Personligen har jag sparsam erfarenhet av den här typen av situationer. Via länken nedan kan du därför istället lyssna på en akutläkarkollegas berättelse från akutläkarkonferensen SWEETS 2024 om att ha utfört en thorakotomi, och om efterspelet som följde. Genom att sprida den här typen av berättelser och upplevelser ges vi som kollegor möjlighet att förbereda oss och reflektera över hur vi själva skulle hantera liknande situationer. Förhoppningsvis kan vi uppvisa samma sinnesnärvaro och handlingskraftighet då.
REFERENSER
Svensk Förening för Akutsjukvård (2022). Kompetensdokument Initialt omhändertagande. https://slf.se/swesem/utbildning/utbildningsmaterial/ [2023-05-02]
