INLEDNING
referenser
relaterade videos
sammanfattning
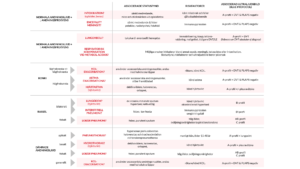
Dyspnélarm är ett av de mer vanligt förekommande larmen på akutmottagningen. Enligt RETTS prioriteras patienter som desaturerar (< 90 % trots syrgasbehandling), är takypnoiska (andningsfrekvens > 30 andetag/minut) eller uppvisar specifika larmsymtom eller -fynd (ESS – Emergency Symptoms and Signs) som prioritet 1.
Takypné är dock inte nödvändigtvis ett tecken på akut allvarlig somatisk sjukdom, utan kan även vara uttryck för smärta, ångest och/eller stress, vilket i sin tur kan vara kopplat till både somatiska och psykiatriska tillstånd. Takypné är därmed vanligt förekommande, och genom att använda en gräns för andningsfrekvens på 30 andetag/minut prioriteras relativt många patienter för ett omedelbart omhändertagande. Alternativet – det vill säga hårdare triagering – riskerar dock att leda till fördröjd handläggning av patienter med potentiellt livshotande tillstånd. Dessutom kan dyspné vara oförutsägbart. Vissa patienter kan initialt framstå som relativt stabila, för att därefter snabbt försämras i tilltagande andningströtthet med hotande andningsstillestånd som följd.
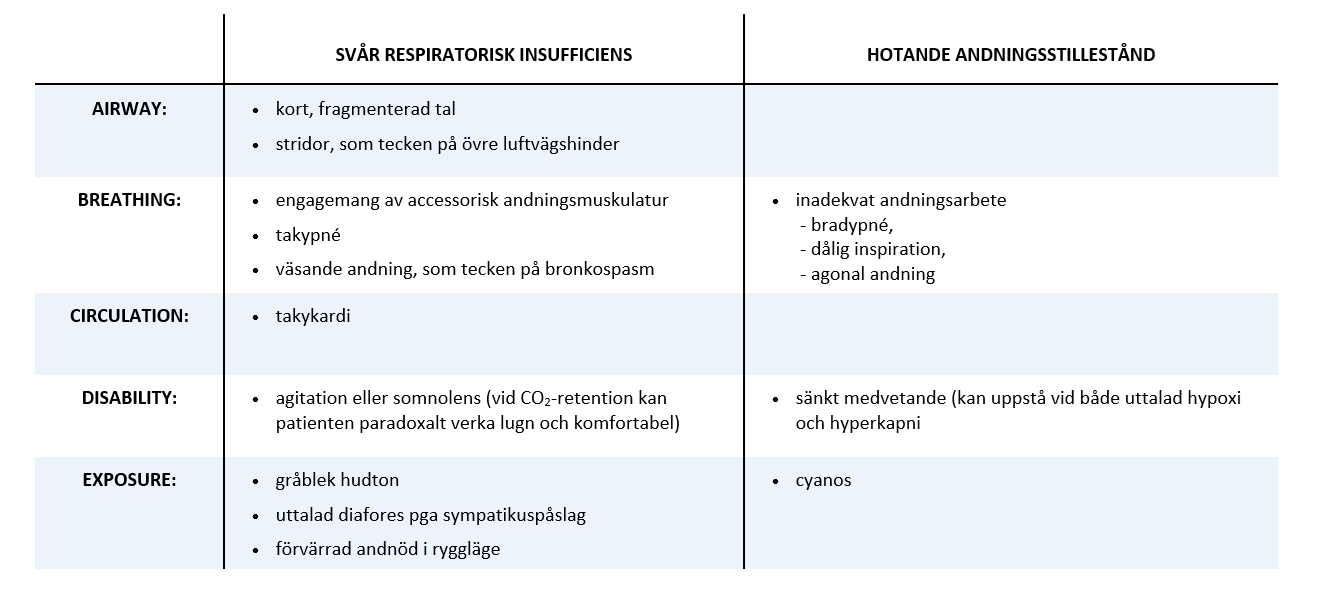
Triagering av dyspnoiska patienter är alltså inte helt okomplicerat. Ett så ospecifikt mått som andningsfrekvens bör rimligtvis integreras i en samlad klinisk bedömning snarare än användas som ett isolerat mått på risk för allvarlig sjukdom. Det kan dock finnas problem med det med – kliniska bedömningar kan skilja sig mellan vårdgivare och därmed finns en risk att allvarlighetsgraden övervärderas, och framför allt, undervärderas. Oavsett triagemodell är det viktigt att vara uppmärksam på illavarslande tecken (tabell 1) och att vara medveten om vanliga fallgropar vid omhändertagandet. UpToDate beskriver flera återkommande fallgropar vid handläggning av patienter med dyspné som är värda att ha i åtanke, nämligen:
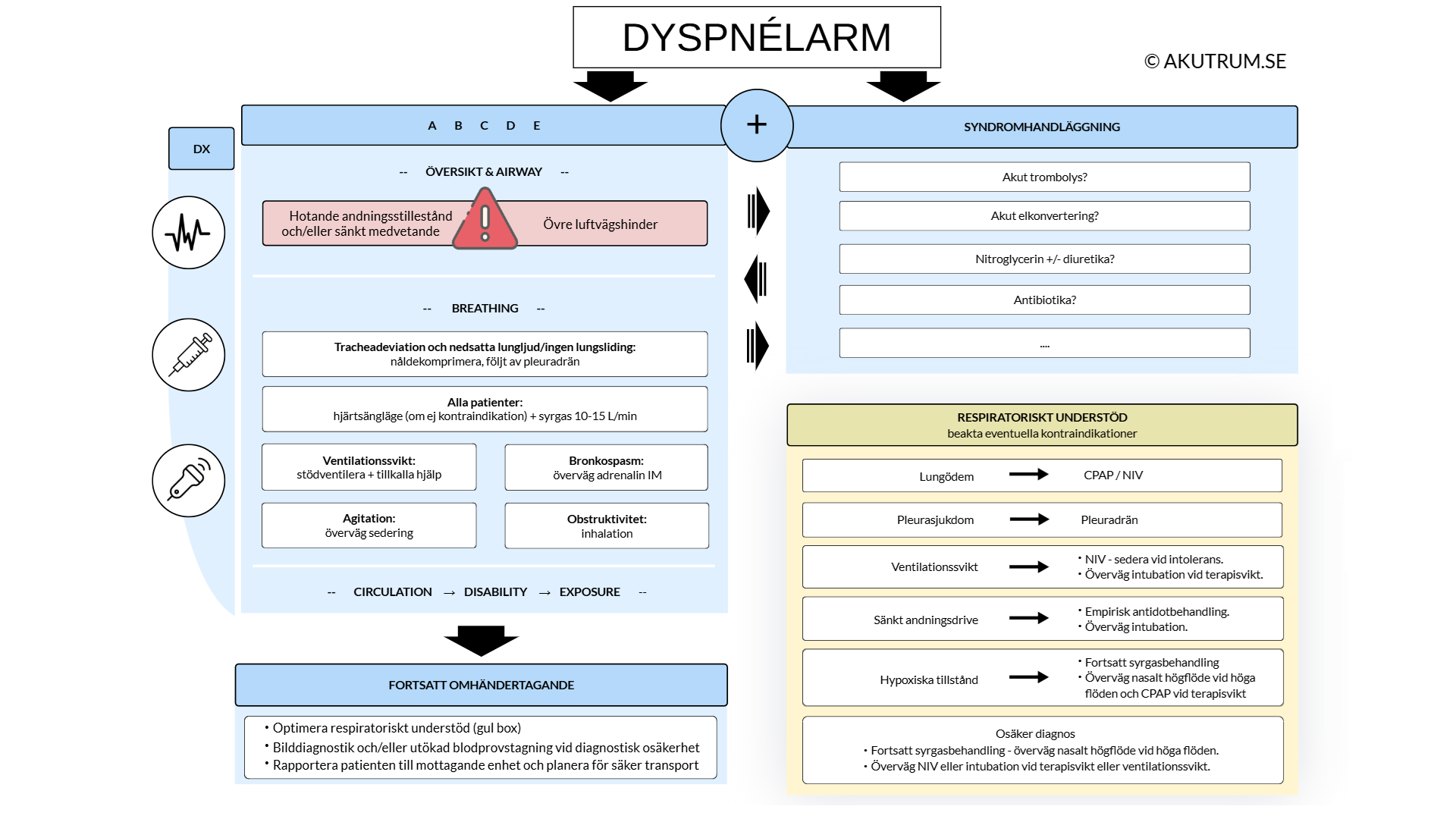
Det här avsnittet beskriver mer ingående hur ett B-problem kan hanteras på akutrummet, med ABCDE-modellen som utgångspunkt. Omhändertagandet illustreras och sammanfattas i figur 1.
FÖRBEREDELSER
Använd tiden innan patienten anländer till akutrummet för att med hjälpa av journalen ta reda på om patienten varit med om liknande situationer tidigare, tidigare och nuvarande sjukdomar och aktuell medicinering. Överväg att förbereda för ventilationsstöd om patienten haft ett tidigare, återkommande behov av assisterad ventilation.
STABILISERING
Omedelbart vid patientens ankomst till akutrummet kan larmteamet få en god uppfattning av tillståndets akuticitet. Det är huvudsakligen två kategorier av patienter som riskerar att hastigt krascha och där tidig intubation kan bli aktuell, nämligen
De här patienterna bör tas emot av ett bredare larmteam där åtminstone en läkare kan ägna sig åt eventuell intubering. Tidig intubation vid dyspné är dock ovanligt, utan ofta kan patienterna behandlas med andra hjälpmedel. Vid till exempel akut lungödem och bronkospasm kan patienterna se extremt sjuka och påverkade ut, men tenderar att svara mycket bra på behandling med positivt luftvägstryck (CPAP eller NIV) respektive inhalationer eller adrenalin.
BREATHING
När övre luftvägshinder och urakuta tillstånd uteslutits inhämtas mer information om patientens andningsfunktion genom bedömning av andningsarbetet, andningsfrekvens, lungauskultation och saturation varefter enkla, men ofta effektiva åtgärder, vidtas. Dessa tidiga insatser är oberoende av bakomliggande diagnos, utan syftar till att stabilisera och underlätta patientens andningsarbete under tiden som mer information inhämtas.
- Positionera
- Oxygenera
- Ventilera
- Inhalera
- Sedera
- Nåldekomprimera
Optimera andningsförmågan genom att positionera patienten i hjärtläge, det vill säga sittandes med cirka 45 graders lutning i ryggen. Patienter med bekräftad eller misstänkt samtidig cirkulatorisk chock bör dock ligga mer plant för att säkerställa perfusion av hjärnan.
Syrgas är i det initiala omhändertagandet indicerat vid dyspné, oavsett om patienten desaturerar eller inte. Inled med ett flöde av >10L/min, men utvärdera kontinuerligt och titrera ner om möjligt. En rimlig målsaturation är 94% hos en annars frisk patient.
Stödventilera patienter med ventilationssvikt med Rubens blåsa. Det är framför allt relevant på patienter som utvecklat en andningströtthet och som sjunker i andningsfrekvens eller tidalvolym, eller patienter som intoxikerat sig på sedativa preparat. Om möjligt, koppla även kapnograf, eftersom det i realtid visar hur patientens svikt utvecklar sig.
Patienter som utvecklat en andningströtthet har en avancerad respiratorisk svikt och kommer sannolikt vara i behov av en högre vårdnivå.
Vid tecken på luftvägsobstruktivitet ges luftvägsdilaterande inhalationer frikostigt, förslagsvis ipratropium/salbutamol 0,5/2,5 mg via nebulisator. Vid uttalad takykardi kan salbutamol avstås och istället ges enbart ipratropium.
Vid uttalad luftvägsobstruktivitet med bronkospasm ges adrenalin 0.5 mg IM.
Förvirring, motorisk orolighet, agitation och panik förekommer ibland hos framför allt hypoxiska – men ibland även hyperkapniska – patienter som då inte alltid är mottagliga för hjälp. Försök i första hand att lugna patienten genom samtal, men om patienten är på väg att krascha eller inte är mottaglig för samtal behövs sedering. Ketamin är i många fall go to-preparatet. Det har ingen negativ påverkan på respiration, kan användas vid hemodynamisk instabilitet och har snabbt tillslag. Nackdelen är att halveringstiden är relativt kort och en bolusinjektion får därmed anses vara en kortsiktig lösning. Ketamin har också en dosberoende effekt och kan vara svår att dosera. Önskvärd effekt är dissociation vilket ofta kan uppnås med 1 mg/kg IV eller 3 mg/kg IM.
Ketanest har samma verkningsmekanism som ketamin, men är dubbelt så potent. Det kan vara bra att använda sig av vid intramuskulära injektioner eftersom volymen då blir mindre.
Haloperoidol och Dexmedetomidin är andra alternativ som inte påverkar andningsdriven i samma utsträckning som bensodiazepiner eller opioider. Droperidol används mig veterligen inte i Sverige men anses av många vara ett bättre alternativ till haloperidol. Den här artikeln beskriver respektive preparats för- och nackdelar vid sedering i samband med NIV-behandling – samma preparat och tillvägagångssätt är även applicerbart på den dyspnoiska, oroliga patienten.
Instabila patienter med misstänkt övertryckspneumothorax måste avlastas akut med nål- eller fingerthorakostomi, vilket ska efterföljas av omedelbar dräninläggning. Stabila patienter ska genomgå en mer genomgående undersökning innan drän anläggs.
DIFFERENTIALDIAGNOSTIK
UpToDate refererar till en källa – visserligen baserad på utomsvensk data – som anger att en handfull diagnoser associerade med dyspné är klart överrepresenterade på akutmottagningar, nämligen akut hjärtsvikt, pneumoni och bronkit, KOL och astma, lungemboli och ångesttillstånd. Dessa diagnoser står för närmare 90% av alla dyspnéfall på en akutmottagning, och enbart hjärtsvikt för nästan 50%. Övriga diagnoser utgör ca 10 %. Prevalensen av två samtidiga akuta sjukdomar är 10-15 %.
Klinisk undersökning, anamnes, EKG och blodgastolkning utgör grunden för den initiala utredningen. Ultraljud har fått en allt större roll i utredningen på akutrummet, och flera utredningsalgoritmer är numera helt baserade på dess användning. Väg in alla undersökningsfynd när arbetsdiagnos formuleras, och undvik övertro på enstaka diagnostiska fynd.

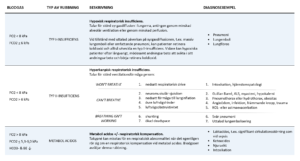
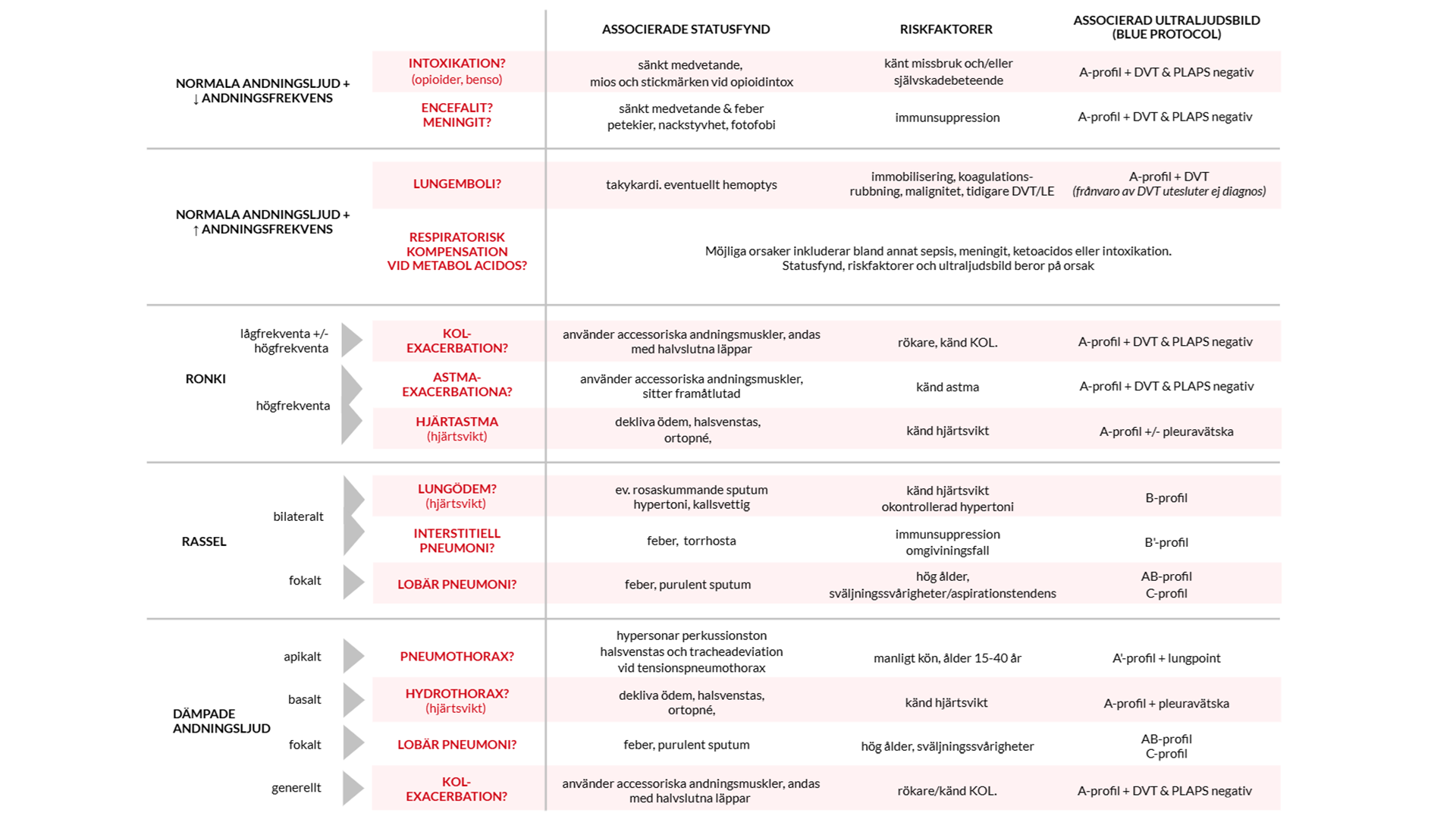
Anamnes och status enligt ABCDE kommer i många fall ge tillräcklig information för att ställa diagnos. Riskprofilera patienten, värdera hur snabbt och på vilket sätt patienten insjuknande och väg in associerade symptom så som bröstsmärta och hosta. Statusundersökningen kan grovt kategorisera patientens besvär (tabell 2). Obstruktiv andning kan tala för astma eller KOL, men också vara ett tecken på hjärtsvikt (astma cardiale). Spridda våta rassel tyder på lungödem. Dämpade andningsljud basalt inger misstanke om pleuravätska, men fokal dämpning kan också förekomma vid pneumoni. Bradypné tillsammans med miotiska pupiller talar för opioidintoxikation.

Systematisk EKG-tolkning beskrivs utförligt inom SWESEMs utbildningsmaterial.
Hjärtsjukdom är en vanlig orsak till dyspné. EKG ska alltid tas på dysponoiska patienter och granskas efter tecken på arytmi eller ischemi. Det är en enkel och bra undersökning med god tillgänglighet, men det är viktigt att komma ihåg att ett normalt EKG inte utesluter all kardiell sjukdom. Inte sällan har patienter med hjärtsvikt ett förhållandevis normalt EKG.
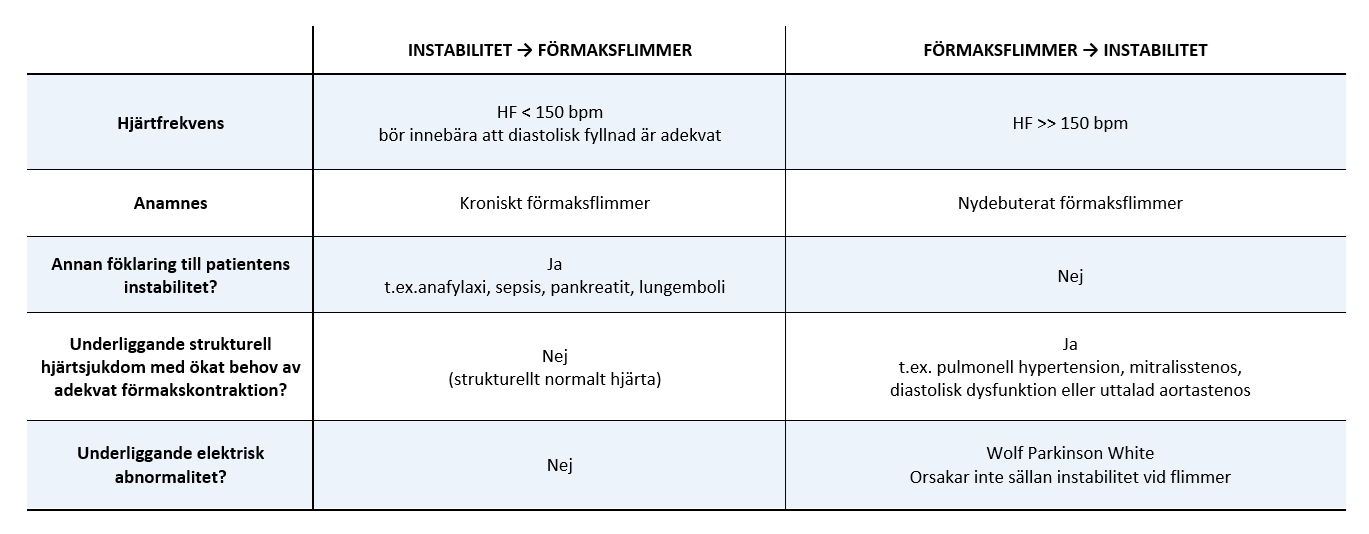
Vid förekomst av arytmi måste det bedömas huruvida det är en direkt orsak till patientens tillstånd, eller om det är en följd av patientens problem. Förmaksflimmer/fladder är – liksom sinustakykardi – vanligt förekommande sekundärt till kardiell belastning vid extrakardiell sjukdom. Tabell 3 beskriver olika fynd och anamnestiska uppgifter som kan vara vägledande i den frågeställningen.
Systematisk blodgastolkning beskrivs utförligt inom SWESEMs utbildningsmaterial.
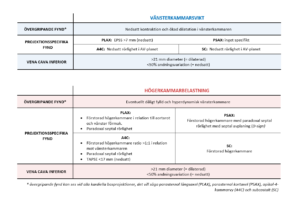
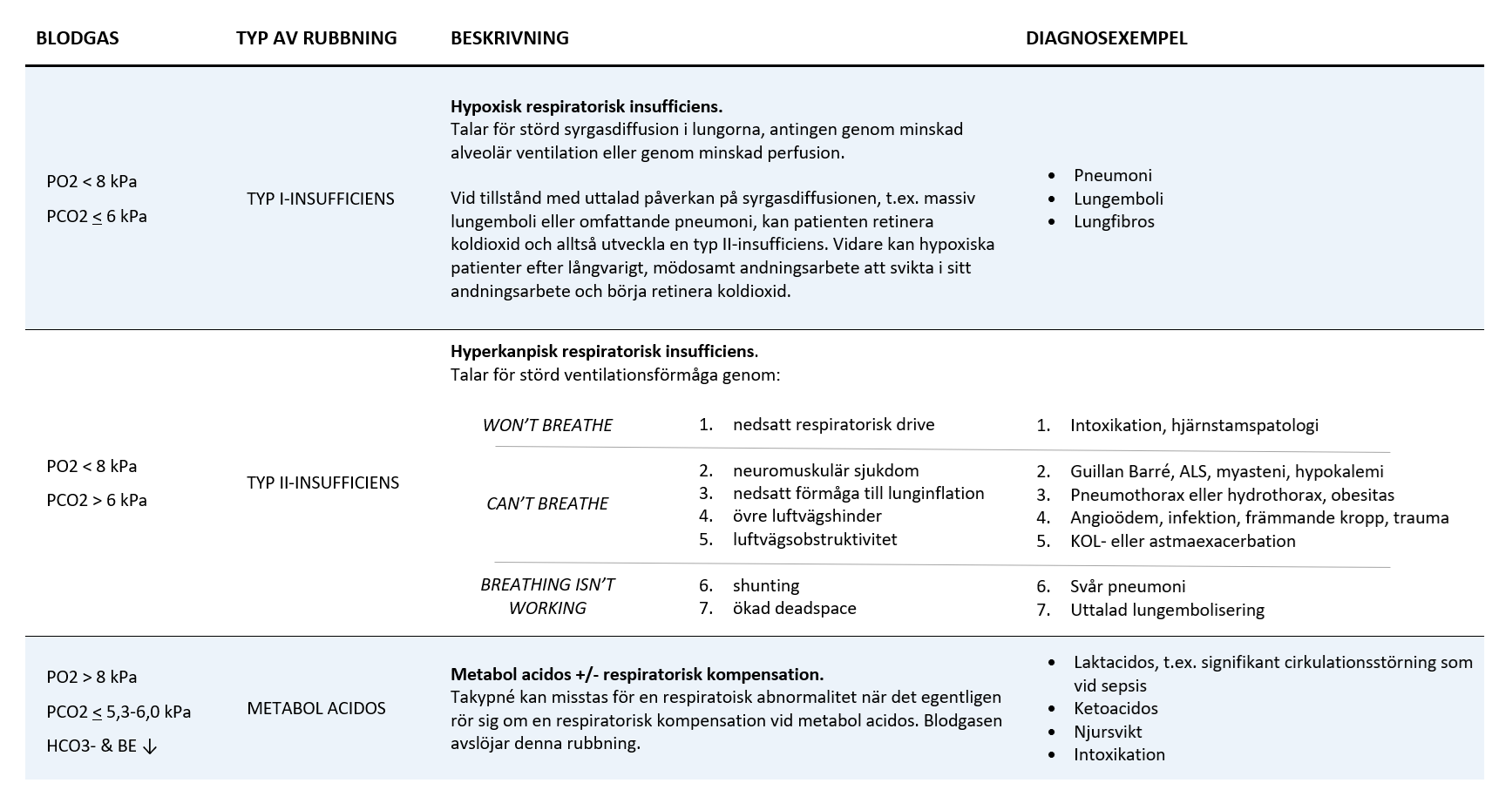
Respiratorisk insufficiens kan förenklat delas in i hypoxisk- (typ I) och hyperkapnisk (typ II) respiratorisk insufficiens, vilka diagnosticeras genom blodgasanalys (tabell 4). Vid mer uttalad respiratorisk svikt föreligger dock ofta en blandbild och diagnostiken är då svårtolkad. Blodgasanalysen kan även avslöja om det föreligger en metabol acidos, vilket kan indikera att patientens dyspné är ett uttryck för respiratorisk kompensation.
Genom ultraljudsundersökning kan antalet differentialdiagnoser ofta begränsas relativt snabbt, men både handhavande och tolkning är i hög grad användarberoende. För att göra en tillförlitlig bedömning krävs därför både utbildning och regelbunden övning.
Lungparenkymet kan normalt inte avbildas eftersom det är luftfyllt och genererar därmed ingen ultraljudssignal. Tolkningen är istället beroende av de artefakter som uppstår, nämligen A respektive B-linjer. Därtill kan sjuk lungvävnad i vissa fall avbildas. Det finns många bra hemsidor med instruktioner och videos över ultraljudsanvändning. Här sammanfattas mycket översiktligt grunderna för ultraljudsundersökning av lungor.
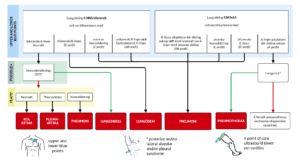
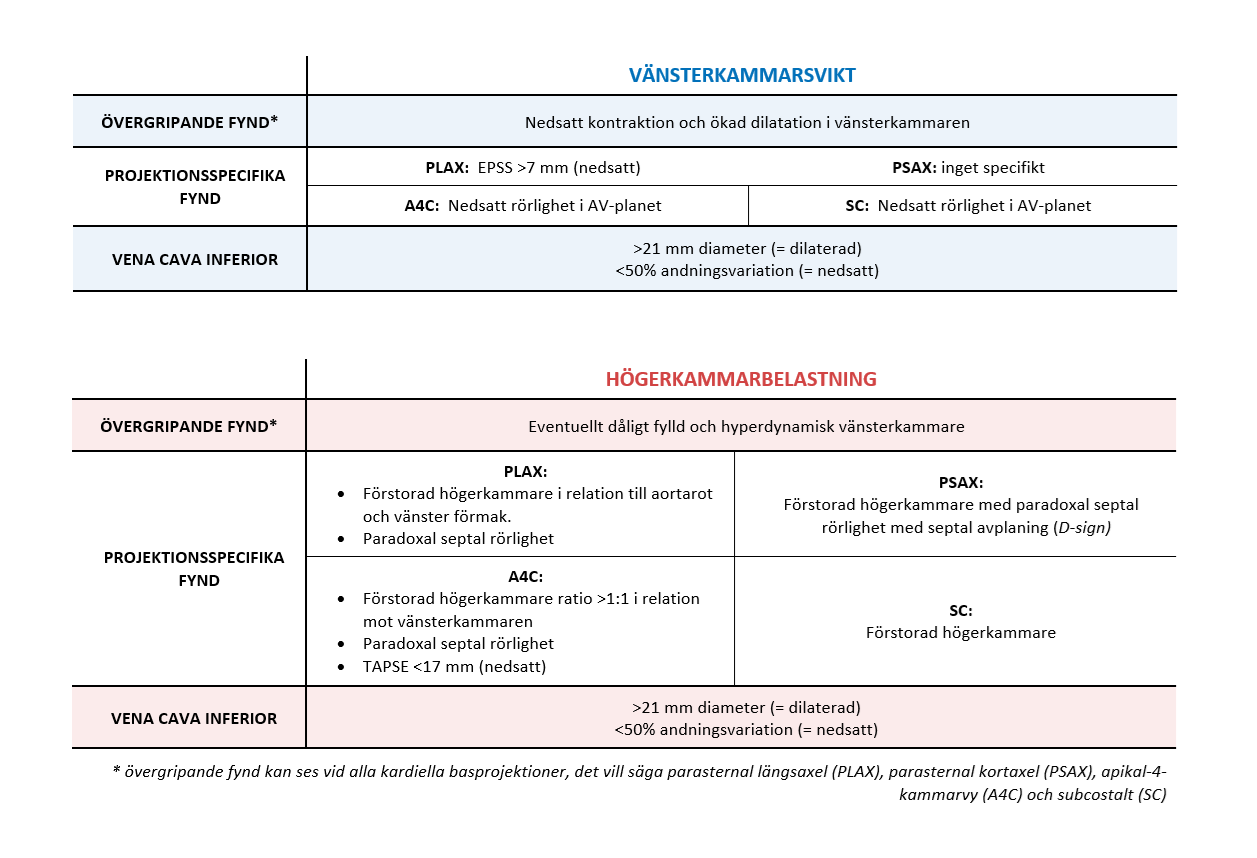
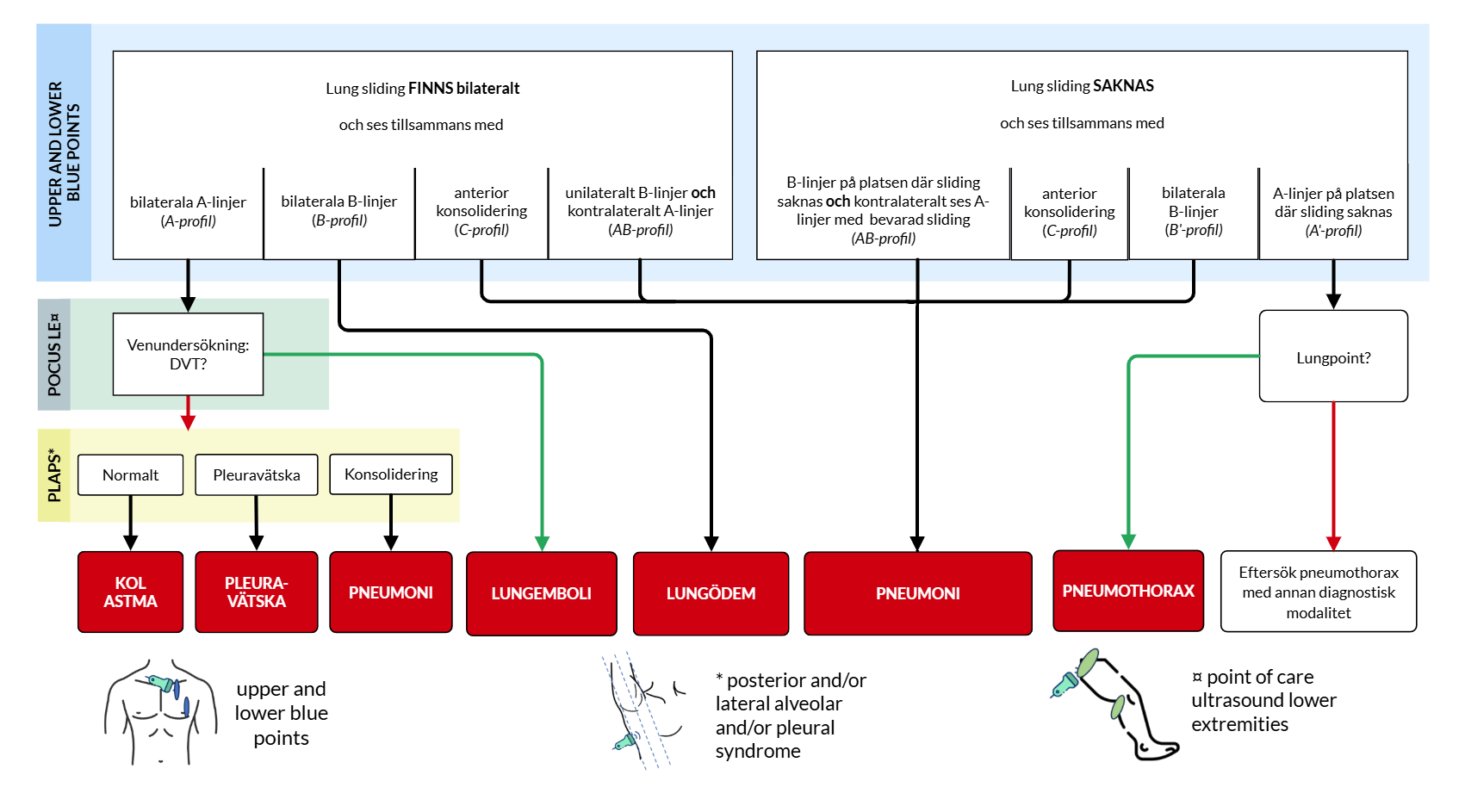
The Blue Protocol är ett validerat protokoll för utredning av patienter med respiratorisk insufficiens med hjälp av ultraljud. Protokollet beskrivs utförligt i ursprungsartikeln här. Jag har grafiskt reviderat protokollet i figur 2 i ett försök att göra det tydligare. Om kompetens och behov finns kan kardiell ultraljudsundersökning – med fokus på att utreda vänsterkammarsvikt och högerkammarbelatning – användas för att ytterligare stärka misstanke om lungödem respektive lungemboli.

Utredningen kompletteras med riktade blodprover beroende på vad den initiala utredningen pekar mot. Inflammationsmarkörer tas i princip alltid. Allt oftare efterfrågas också troponin även i frånvaro av bröstsmärta för att mer större säkerhet utesluta akut koronart syndrom. Vid misstanke om hjärtsvikt kan NT-proBNP övervägas, medan misstanke om infektion kompletteras med odlingar. “Koagulationsstatus” – det vill säga trombocyter, APT-tid, PK och eventuellt bastest samt blodgruppering – tas frikostigt vid misstanke om sjukdomstillstånd som kräver specifika interventioner såsom trombolys eller PCI.
SYNDROMHANDLÄGGING & RESPIRATORISKT UNDERSTÖD
När bakomliggande syndrom diagnosticerats handläggs syndromet med riktade undersökningar och åtgärder. Det kan röra sig om till exempel
Beroende på diagnos, kommer det i många fall att dröja innan medicinerna har effekt, och i väntan på det kan respiratoriskt understöd behöva optimeras. I många fall syftar alltså respiratoriskt understödjande behandling inte till att bota patienten utan snarare att optimera patientens andningsfunktion tills det att diagnosspecifik behandling har effekt. Det är alltså orimligt att förvänta sig en kliniskt och labmässig förbättring kort inpå påbörjad optimering. Det som understödet rimligen ska uppnå är att…
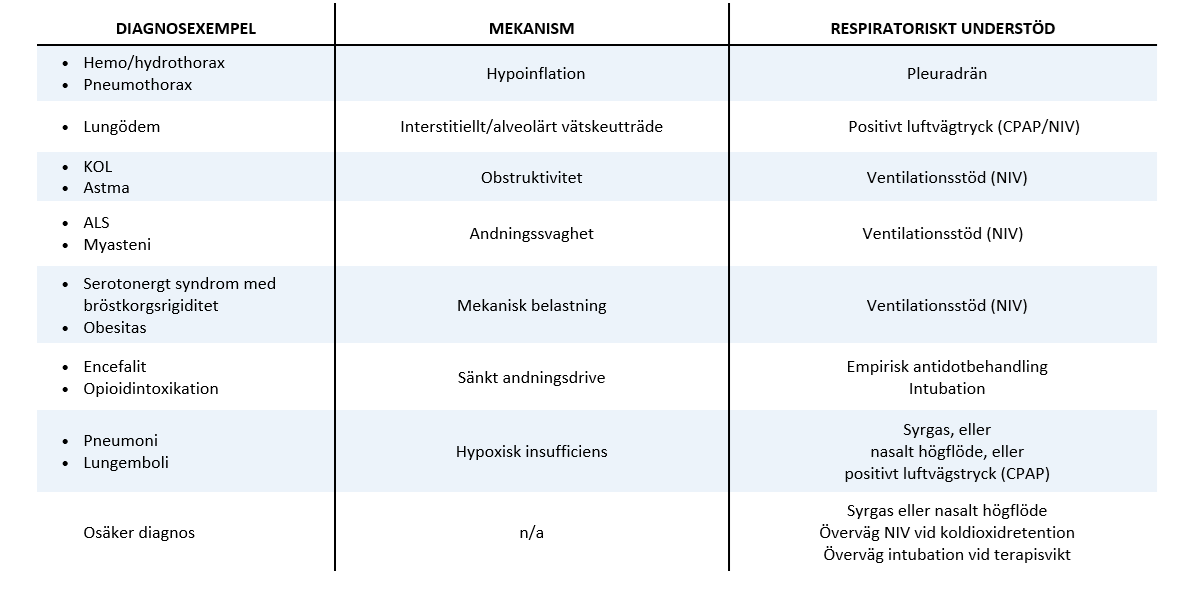
Huruvida det räcker med syrgas på grimma eller mask, eller om patienten är i behov av något annat typ av understöd, styrs av hur kliniskt påverkad patienten är. Blodgasen används som ett komplement för att grovt avgöra graden av respiratorisk svikt, men styr inte valet av vilken typ av terapi patienten behöver. En vanlig feltolkning är att likställa hyperkapni med ett behov av ventilationsunderstöd, vilket inte alltid är fallet. Orsakerna bakom hyperkapni kan vara många, vilka listas i blodgasöversikten ovan. För att underlätta andningsarbetet (och därmed reversera hyperkapnin) bör understöd eller åtgärd riktas mot den mekanism som driver andningssvikten, vilket i sin tur kan kopplas till diagnos (tabell 5). En mer detaljerad beskrivning av de olika typerna av understöd följer nedan.
Sammanfattningsvis – den kliniska och labmässiga bilden dikterar behovet av respiratoriskt understöd, medan typ av understöd beslutas utifrån misstänkt diagnos.
- CPAP
- NIV
- HFNC
- Pleuradrän
- Antidot
- Intubation
Continous Positive Airway Pressure. Behandling med positivt luftvägstryck kan användas för att oxygenera när syrgas på mask eller nasalt högflöde är otillräckligt. Dessutom ökar intrathorakalt tryck vilket minskar både preload och afterload, och sammantaget minskar alltså det pulmonella trycket. Behandling med positivt luftvägstryck är en av grundpelarna vid behandling av hypertensiva lungödem.
Non Invasive Ventilation. Assisterad ventilation används när patienten inte själv kan förflytta luft i tillräcklig grad och retinerar koldioxid, till exempel vid
Som vid CPAP ökar också intrathorakalt tryck vid NIV, vilket innebär att NIV också är mycket effektivt vid hypertensikva lungödem. Dessutom kan det alternerande trycket vid NIV upplevas mindre påfrestande jämfört med CPAP.
NIV kan vara påfrestande och obehagligt för patienten. Vid intolerans kan sedering övervägas men ska göras med försiktighet för att inte hämma andningsdriven. Vid fortsatt intolerans kan nasalt högflöde testas, men det kommer sannolikt inte hjälpa patientens ventilation. Fortsätter patienten att svika bör intubation övervägas.
High-Flow Nasal Cannula – nasalt högflöde. Kan betraktas som ett slags mellanläge mellan CPAP och syrgasbehandling på mask och kan komma upp i höga syrgasfraktioner. Indicerat vid persisterande hypoxi som inte svarar på vanlig syrgasbehandling. Jämfört med CPAP är HFNC betydligt mer komfortabelt, men kan endast åtsadkomma ett litet PEEP (ca 0.5-1 cm H2O per 10L/minut i flöde).
Pleuradrän används för att behandla pneumo-, hemo- eller hydrothorax. Vätska eller luft i pleurarummet innebär att totala lungvolymen är minskad, och följaktligen minskar även gasutbytet i lungorna. Hur brådskande dräninläggningen är, och vilken teknik som används, bestäms utifrån patientens tillstånd. Instabila patienter med misstänkt övertryckspneumothorax behandlas i första hand med öppen teknik – med eller utan föregående nåldekompression. I övriga fall bör först en komplett undersökning enligt ABCDE inklusive bilddiagnostik – radiologi eller ultraljud – genomföras för att optimera förutsättningarna för en säker och effektiv dräninläggning.
Antidot är egentligen inget respiratoriskt understöd per se, men vid misstänkt opioid- eller bensodiazepinintoxikation med respiratorisk insufficiens kan antidot användas för att åtgärda andningssvikten.
Titrera låg dos antidot i form av utspädd naloxon (0,04-0,08 mg IV) eller flumazenil (0,05-0,1 mg IV) vid opioider respektive bensodiazepiner. Målet med behandlingen är inte vakenhet, utan ett effektivt andningsarbete. Flumazenil ska dock användas med försiktighet. Vid blandintoxer kan antidoten blockera den skyddande effekten av bensodiazepinerna, vilket gör att övriga preparat ”kickar in” och orsakar mycket svårbehandlade kramper och arytmier. Även vid ”ren bensointox” kan antidoten utlösa kramper hos patienter med kroniskt bensodiazepinmissbruk.
Intubation och respiratorvård är indicierat när patienter
FORTSATT VÅRD
Efter omhändertagandet på akutrummet behöver patienten förflyttas till nästa vårdinstans. Destination beror på patientens behov – behövs specifika behandlingsinterventioner så som PCI eller trombektomi? Akut bilddiagnostik? Behöver patienten CPAP eller NIV? Är patienten intuberad och behöver respiratorvård? Många typer av respiratoriskt understöd hanteras inte på vanliga avdelningar utan kräver tätare övervakning. Rapportera patienten till mottagande enhet, förbered transport och ta höjd för eventuella komplikationer och försämringar längs vägen.